- 首页 > 正文
戴广海教授深度解析MDT在大肠癌综合治疗实践中的价值和探索丨中国医师协会结直肠肿瘤专业委员会年会
发表时间:2025-03-19 14:49:31
编者按:在近期召开的第九届中国医师协会结直肠肿瘤专业委员会年会上,解放军总医院戴广海教授围绕“MDT在大肠癌综合治疗实践中的价值与探索”主题进行了深入分享,其内容涵盖MDT模式的历史演进、临床实践中的显著成效、当前面临的挑战以及未来发展方向等多个维度,全面解析了MDT模式在大肠癌治疗中的重要作用,为临床实践提供了宝贵的经验与指导。《肿瘤瞭望消化时讯》特将精彩内容整理如下,以飨读者。
MDT模式在肿瘤治疗中的应用经历了多个发展阶段,从最初的探索到如今的精准化与个体化治疗,已成为肿瘤治疗中不可或缺的一部分。MDT模式最早起源于欧美国家,20世纪中后期逐渐被引入肿瘤治疗,但尚未成为主流模式。20世纪末至21世纪初,MDT模式进入规范发展阶段,被NCCN、ESMO指南等列为肿瘤治疗的标准流程。与此同时,MDT模式与精准医疗、免疫治疗等新技术紧密结合,通过整合多学科的技术与资源,逐步成为肿瘤治疗领域的主流模式。进入21世纪,MDT模式发展趋于成熟,进入数字化与全球化阶段。电子病历、影像传输、远程会诊等技术实现了跨地域协作,发展中国家可通过远程MDT弥补医疗资源不均,AI辅助工具(如影像分析、决策支持系统)提升了诊断效率。2010年代后,MDT模式进入精准化与个体化阶段。首先,基因组学、液体活检、大数据分析等技术的融合推动了个性化治疗。此外,MDT模式也进一步升级,这主要体现在MDT决策开始通过结合分子分型、生物标志物等多维度信息为患者制定“精准方案”。近年来,MDT的应用范围进一步从肿瘤学精准拓展到慢性病、罕见病等领域,展现了其广泛的应用价值。
目前,大肠癌MDT模式在国际上已发展成熟,成为肿瘤治疗的重要模式。其不仅被NCCN、ESMO等国际权威指南列为标准流程,还在英国通过立法形式得到保障,确保了其在临床实践中的规范实施。与此同时,美国在医学考试中也将MDT作为重要内容。在国内,大肠癌MDT作为推荐模式,显著推动了国内MDT模式的发展,其应用场景和效果最显著,多部相关指南和共识也不断更新迭代。
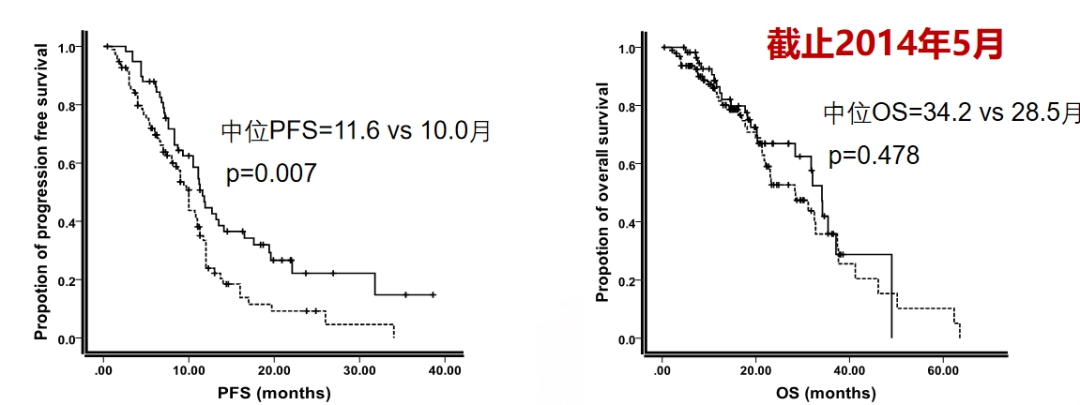
2014年,解放军总医院大肠癌MDT模式前移至门诊,优化了患者就诊流程,显著提升诊疗效率。截至目前,解放军总医院大肠癌MDT已累计讨论病例超过1万例次,惠及众多胃肠癌患者。其中,一项回顾性分析显示,MDT模式可显著改善患者的无进展生存期(PFS)和总生存期(OS)。在149例IV期患者的分析中,MDT前后的中位PFS分别为11.6个月和10.0个月(P=0.007),中位OS分别为34.2个月和28.5个月(P=0.478)。此外,39.5%的患者经MDT讨论后转化为手术治疗,其中22.1%的患者实现了原发灶和转移灶的同步切除,18.7%的患者实现R0切除,极大提升了整体治疗效果。
为进一步规范MDT流程,解放军总医院制定了详细的规章制度,并出版了多部科普丛书和专业杂志,帮助患者和医务人员更好地理解MDT模式的应用与价值。数据显示,通过MDT模式,医院成功改变了20%~30%患者的初始治疗策略,MDT决策执行率高达80%左右,显著提升了诊疗效果。此外,协作组还成功举办了10届解放军总医院大肠癌学术会议,成为业内颇具影响力的品牌会议,为学术交流与经验分享提供了重要平台。
自2016年起,解放军总医院戴广海教授担任主任委员组织全国同道成立中国研究型医院学会精准医学与肿瘤MDT专业委员会(PMOC)。以论道、践行为主题进行MDT全国交流,进一步推动MDT模式在全国范围内的推广与普及。同时,PMOC还出版了多部消化肿瘤病例书籍,为临床实践提供了宝贵的参考。
然而,古语有云:“虽鞭之长,不及马腹。”尽管MDT模式具有诸多优势,但其在实际应用中仍存在一些不足。首先,团队协作不足,MDT讨论往往流于形式,缺乏实质性的跨学科互动。其次,患者参与度较低,许多患者对治疗方案了解有限,医患沟通不足,且诊疗过程中对患者的生活质量与心理支持不够。此外,基层资源分配不均,资源整合困难,导致MDT模式在基层医院实施困难。时间和效率问题也是MDT模式推广中的一大难题,会议频率低、讨论效率不高、时间协调难等问题普遍存在。最后,对MDT模式的误解、决策执行问题以及分子检测普及率低等局限性也在一定程度上影响了MDT模式的效果。
第一,加强资源整合与流程规范是关键。未来应进一步优化大型医院的资源分配,推动MDT模式在基层医院的普及,确保医疗资源的均衡利用。同时,需要规范MDT的流程,包括明确各学科的职责分工,提高MDT讨论的效率并制定MDT流程和规范。
第二,完善技术应用是提高MDT效能的重要途径。未来需要进一步提高分子检测技术的普及率,推动NGS精准医疗技术的发展和应用,强化分子检测与临床治疗的整合。同时,需要加强影像技术在肿瘤诊断和治疗中的应用以提升诊断的准确性,如通过引入人工智能技术辅助MDT决策。此外,推动多学科数据的共享与整合,可以显著提升医疗资源的利用效率,促进跨学科协作。
第三,增强患者参与是优化MDT模式的重要环节。通过提高患者的知识水平、提供心理支持以及加强患者与专家之间的沟通交流,可以有效提高患者的参与度,进而提高治疗方案的精准性和全面性。
第四,加强政策支持是推动MDT模式发展的有力保障。政府应出台相关政策,引导医疗机构推广MDT模式,例如将MDT纳入医保报销范围可减轻患者的经济负担。同时,政府需加大对MDT模式的资金支持,促进其发展。此外,加强MDT相关人才的培养,提高团队的专业水平也是不可或缺的一环。
未来,MDT学组也将持续推进工作,进一步完善MDT模式。包括制定专家共识以规范MDT实施路径、提高MDT实施效率、加强MDT实施管理,推动MDT在基层医院的普及并开展国内MDT现状调研,分析面临的问题,提出相应的发展策略。
综上,MDT模式在大肠癌综合治疗中展现了显著的优势,通过多学科协作,不仅提高了诊疗效率,还改善了患者的预后。然而,MDT模式在实际应用中仍面临诸多挑战。未来,通过加强资源整合、完善技术应用、增强患者参与和政策支持,MDT模式将进一步优化,为更多患者提供精准、个性化的治疗方案,推动肿瘤治疗的全面发展,为患者带来更多福祉。

戴广海 教授
解放军总医院
肿瘤学博士,主任医师,教授
解放军医学院、南开大学博士研究生导师
解放军总医院肿瘤医学部肿瘤内科 主任
第六届中央保健委员会会诊专家
第三届中央军委保健委员会会诊专家
2020年第四届国之名医-卓越建树称号获得者
中国研究型医院学会精准医学与肿瘤MDT专业委员会主任委员
中国医师协会结直肠肿瘤专委会MDT专业委员会主任委员
中华医学会肿瘤学分会结直肠肿瘤学组副主任委员
CSCO理事,胆系肿瘤专委会、胰腺癌专家委员会副主任委员
智慧医学专委会常委;胃癌、大肠癌专委会委员
厚积薄发:MDT模式从探索到精准化的演进
“乘众人之智,则无不任也;用众人之力,则无不胜也。”多学科综合治疗(MDT)是由多个相关学科的专家组成固定团队,针对某一器官或系统疾病,通过定期、定时、定址的会议讨论,提出诊疗意见的临床模式。MDT模式在肿瘤治疗中的应用经历了多个发展阶段,从最初的探索到如今的精准化与个体化治疗,已成为肿瘤治疗中不可或缺的一部分。MDT模式最早起源于欧美国家,20世纪中后期逐渐被引入肿瘤治疗,但尚未成为主流模式。20世纪末至21世纪初,MDT模式进入规范发展阶段,被NCCN、ESMO指南等列为肿瘤治疗的标准流程。与此同时,MDT模式与精准医疗、免疫治疗等新技术紧密结合,通过整合多学科的技术与资源,逐步成为肿瘤治疗领域的主流模式。进入21世纪,MDT模式发展趋于成熟,进入数字化与全球化阶段。电子病历、影像传输、远程会诊等技术实现了跨地域协作,发展中国家可通过远程MDT弥补医疗资源不均,AI辅助工具(如影像分析、决策支持系统)提升了诊断效率。2010年代后,MDT模式进入精准化与个体化阶段。首先,基因组学、液体活检、大数据分析等技术的融合推动了个性化治疗。此外,MDT模式也进一步升级,这主要体现在MDT决策开始通过结合分子分型、生物标志物等多维度信息为患者制定“精准方案”。近年来,MDT的应用范围进一步从肿瘤学精准拓展到慢性病、罕见病等领域,展现了其广泛的应用价值。
目前,大肠癌MDT模式在国际上已发展成熟,成为肿瘤治疗的重要模式。其不仅被NCCN、ESMO等国际权威指南列为标准流程,还在英国通过立法形式得到保障,确保了其在临床实践中的规范实施。与此同时,美国在医学考试中也将MDT作为重要内容。在国内,大肠癌MDT作为推荐模式,显著推动了国内MDT模式的发展,其应用场景和效果最显著,多部相关指南和共识也不断更新迭代。
深入实践:齐力共助大肠癌精准诊疗
解放军总医院大肠癌MDT协作组自2009年9月成立以来,历经十五年的探索与实践,已成为国内大肠癌综合治疗的典范。MDT协作组由肿瘤内、外科、放射治疗科、介入超声科、中心实验室、病理科、核医学科、消化内科、中医科心理科、营养科等十余个科室组成,每周固定时间进行多学科联合查房,确保患者得到全面、精准的治疗。2014年,解放军总医院大肠癌MDT模式前移至门诊,优化了患者就诊流程,显著提升诊疗效率。截至目前,解放军总医院大肠癌MDT已累计讨论病例超过1万例次,惠及众多胃肠癌患者。其中,一项回顾性分析显示,MDT模式可显著改善患者的无进展生存期(PFS)和总生存期(OS)。在149例IV期患者的分析中,MDT前后的中位PFS分别为11.6个月和10.0个月(P=0.007),中位OS分别为34.2个月和28.5个月(P=0.478)。此外,39.5%的患者经MDT讨论后转化为手术治疗,其中22.1%的患者实现了原发灶和转移灶的同步切除,18.7%的患者实现R0切除,极大提升了整体治疗效果。

图1. MDT前后患者PFS、OS获益对比
解放军总医院的大肠癌MDT模式不仅在院内取得了显著成效,还通过多种渠道向全国乃至国际推广。2011年,中央电视台对该院的MDT团队进行了报道,引发了广泛的社会关注。此后,该模式逐步推广至驻京部队、北京市、全国范围,并与英国利物浦大学等国际机构进行交流,实现了从国内走向国际的跨越。为进一步规范MDT流程,解放军总医院制定了详细的规章制度,并出版了多部科普丛书和专业杂志,帮助患者和医务人员更好地理解MDT模式的应用与价值。数据显示,通过MDT模式,医院成功改变了20%~30%患者的初始治疗策略,MDT决策执行率高达80%左右,显著提升了诊疗效果。此外,协作组还成功举办了10届解放军总医院大肠癌学术会议,成为业内颇具影响力的品牌会议,为学术交流与经验分享提供了重要平台。
自2016年起,解放军总医院戴广海教授担任主任委员组织全国同道成立中国研究型医院学会精准医学与肿瘤MDT专业委员会(PMOC)。以论道、践行为主题进行MDT全国交流,进一步推动MDT模式在全国范围内的推广与普及。同时,PMOC还出版了多部消化肿瘤病例书籍,为临床实践提供了宝贵的参考。
实事求是:解析MDT的优势和不足
MDT模式在临床和管理方面具有显著优势。在临床方面,MDT模式能够有效改善患者预后、优化治疗方案并提高诊断的准确性。在管理和社会方面,MDT模式可缩短诊疗时间、降低医疗成本、提高医疗资源利用率、提升医院诊疗水平,同时增强患者信任度,并推动医学教育与科研的发展。然而,古语有云:“虽鞭之长,不及马腹。”尽管MDT模式具有诸多优势,但其在实际应用中仍存在一些不足。首先,团队协作不足,MDT讨论往往流于形式,缺乏实质性的跨学科互动。其次,患者参与度较低,许多患者对治疗方案了解有限,医患沟通不足,且诊疗过程中对患者的生活质量与心理支持不够。此外,基层资源分配不均,资源整合困难,导致MDT模式在基层医院实施困难。时间和效率问题也是MDT模式推广中的一大难题,会议频率低、讨论效率不高、时间协调难等问题普遍存在。最后,对MDT模式的误解、决策执行问题以及分子检测普及率低等局限性也在一定程度上影响了MDT模式的效果。
开拓创新:打造大肠癌MDT新篇章
针对目前MDT在实际应用中存在的不足,未来可以从以下几个方面进行优化:第一,加强资源整合与流程规范是关键。未来应进一步优化大型医院的资源分配,推动MDT模式在基层医院的普及,确保医疗资源的均衡利用。同时,需要规范MDT的流程,包括明确各学科的职责分工,提高MDT讨论的效率并制定MDT流程和规范。
第二,完善技术应用是提高MDT效能的重要途径。未来需要进一步提高分子检测技术的普及率,推动NGS精准医疗技术的发展和应用,强化分子检测与临床治疗的整合。同时,需要加强影像技术在肿瘤诊断和治疗中的应用以提升诊断的准确性,如通过引入人工智能技术辅助MDT决策。此外,推动多学科数据的共享与整合,可以显著提升医疗资源的利用效率,促进跨学科协作。
第三,增强患者参与是优化MDT模式的重要环节。通过提高患者的知识水平、提供心理支持以及加强患者与专家之间的沟通交流,可以有效提高患者的参与度,进而提高治疗方案的精准性和全面性。
第四,加强政策支持是推动MDT模式发展的有力保障。政府应出台相关政策,引导医疗机构推广MDT模式,例如将MDT纳入医保报销范围可减轻患者的经济负担。同时,政府需加大对MDT模式的资金支持,促进其发展。此外,加强MDT相关人才的培养,提高团队的专业水平也是不可或缺的一环。
未来,MDT学组也将持续推进工作,进一步完善MDT模式。包括制定专家共识以规范MDT实施路径、提高MDT实施效率、加强MDT实施管理,推动MDT在基层医院的普及并开展国内MDT现状调研,分析面临的问题,提出相应的发展策略。
综上,MDT模式在大肠癌综合治疗中展现了显著的优势,通过多学科协作,不仅提高了诊疗效率,还改善了患者的预后。然而,MDT模式在实际应用中仍面临诸多挑战。未来,通过加强资源整合、完善技术应用、增强患者参与和政策支持,MDT模式将进一步优化,为更多患者提供精准、个性化的治疗方案,推动肿瘤治疗的全面发展,为患者带来更多福祉。
- 推荐文章
加强临床研究合作,提升胃癌诊疗水平——JGCA中日胃癌临床研究专题研讨会精彩撷英
JGCA 2025丨季加孚教授:北大肿瘤医院多项前沿研究成果入选,引领我国胃癌诊疗新征程!
年轻不是“护身符”!新研究揭示结直肠癌三大风险因素,你中招了吗?
复旦大学附属中山医院孙益红教授团队携最新研究成果亮相JGCA 2025,中国胃癌防治水平引全球瞩目
JAMA子刊:HCC罹患风险降低33%!数万例患者研究揭示他汀类药物新作用
JGCA 2025丨卫勃&徐泽宽教授:蛋白质组学分析开启胃癌精准治疗新篇章
郑朝旭教授:无创无痛,让患者活得更有尊严是结直肠癌外科发展的终极目标丨第九届中国医师协会结直肠肿瘤专业委员会年会
于志伟教授:中低位局部进展期直肠癌新辅助放化疗联合免疫治疗模式的临床探索丨中国医师协会结直肠肿瘤专委会年会
国家喊你减肥了!肥胖可引发的5种胃肠道疾病你知道吗?
JGCA 2025现场之声丨李乐平教授:安全且有效!单孔机器人手术为胃癌患者提供新选择
JGCA 2025丨卫勃教授:局部进展期胃癌新辅助治疗未来发展两大方向——“精准和微创”
机器人手术显著改善肥胖胃癌患者临床结局丨周岩冰教授现场解读JGCA(下篇)
低位直肠癌治疗前该不该选择等待观察策略?武爱文教授揭晓答案丨中国医师协会结直肠肿瘤专委会年会
周岩冰教授现场解读JGCA:微创技术和创新理念助推胃癌诊疗迈上新征程(上篇)
心灵驿站丨NEJM:一位肿瘤科医生希望曾经能为那位悲痛的父亲做的事
岂有此“例”丨从三药化疗到钇90放疗:一例乙状结肠癌肝转移患者的MDT全程诊疗启示录
POST-ASCO GI 2025丨黄镜教授:食管癌免疫和靶向治疗捷报频传,精准和分层为未来走向
POST-ASCO GI 2025丨未来可期:从基础研究到临床治疗的典范,覃文新团队深度探索肝癌仑伐替尼耐药靶点及联合治疗新方案
张剑威教授:2025 ASCO GI结直肠癌诊疗新突破——聚焦dMMR免疫治疗、ctDNA动态监测与双免联合疗法
CheckMate-649中国亚组5年数据突破:免疫联合化疗重塑晚期胃癌生存格局,多维度推动胃癌迈向慢病化管理新时代
丁克峰教授:双管齐下,LISH术在结肠癌治疗中根治与功能保留的平衡探索丨中国医师协会结直肠肿瘤专业委员会年会
曲秀娟教授:晚期肠癌精准治疗取得新突破,KRAS G12C抑制剂引领未来方向|中国医师协会结直肠肿瘤专业委员会年会
金晶教授解析局部晚期直肠癌放疗现状与未来:从新辅助治疗到精准医学的跨越丨中国医师协会结直肠肿瘤专委会年会
李太原教授:从“微创”到“无痕”,NOSES手术正重塑结直肠肿瘤外科的诊疗格局丨中国医师协会结直肠肿瘤专委会年会
张卫教授:中国低位直肠癌保肛手术20年:回眸与展望丨中国医师协会结直肠肿瘤专业委员会年会
戴广海教授深度解析MDT在大肠癌综合治疗实践中的价值和探索丨中国医师协会结直肠肿瘤专业委员会年会
POST-ASCO GI 2025丨从跟跑到领跑,邓艳红教授谈中国结直肠癌分子分型突破与转化医学新范式
2025 POST-ASCO GI暨第二届肿瘤基础与转化研究论坛在广州开幕——多学科共话胃肠肿瘤诊疗新未来
李婕教授解析:MASLD相关肝细胞癌的流行病学、风险因素与精准防控新策略
腹膜后肿瘤大会 | 依荷芭丽·迟教授:腹膜后神经内分泌肿瘤的研究进展与治疗策略
刘静教授:结直肠癌靶向治疗进展——精准医学时代的突破丨中国医师协会结直肠肿瘤专业委员会年会
楼征教授:中西医整合创新突破低位直肠癌术后吻合口瘘防治瓶颈丨中国医师协会结直肠肿瘤专业委员会年会
岂有此“例”丨少吃土豆!一项病例对照研究揭晓植物性健康饮食指数与结直肠癌风险之间的关联
王贵玉教授解读CACA结直肠癌指南外科更新要点,推动结直肠癌微创治疗新变革丨中国医师协会结直肠肿瘤专业委员会年会
腹膜后肿瘤大会丨姚兰教授: “预防为主,精准施治”——腹膜后肿瘤切除手术的八字箴言
国际学者盘点ASCO GI突破性研究,早发消化肿瘤日益获关注
腹膜后肿瘤大会 | 北大人民医院张玲玲医生:从联合治疗到精准突破,解析腹膜后肿瘤药物治疗图景
第八届腹膜后肿瘤大会在蓉召开 中国诊疗方案引领国际新方向——多学科协作与科技创新破解罕见肿瘤难题
局部晚期直肠癌治疗:新辅助化疗or新辅助放化疗?这项最新荟萃分析揭晓答案
关注肿瘤患者的生存质量!Q-TWiST研究方法在KEYNOTE-811和KEYNOTE-859试验中的应用丨ASCO GI
ASCO GI聚光录丨彭智教授:CheckMate 649研究5年长生存获益点亮胃癌患者治愈新希望
主席专访丨赵纪春教授:个体化选择和多学科诊疗“两手抓”,共推腹膜后肿瘤深入发展
主席专访丨罗成华教授:辞旧迎新,扬帆启航,开启腹膜后肿瘤研究新时代!
ASCO GI现场丨遗憾!帕姆雷单抗联合化疗在局部晚期胰腺癌中生存获益欠佳
陈燕铭教授团队14项研究成果亮相ADA年会之基础篇 | ADA中国之声
年度盘点丨李恩孝教授:继往开来——2024年胰腺癌领域重磅研究进展
Cell子刊丨突破实体瘤治疗瓶颈!沈琳教授团队揭秘CAR-T细胞疗效差异的"生命密码"
岂有此“例”丨1例BRAF V600E突变结肠癌罕见阴茎转移病例的诊疗过程分享
EASL 2025丨中国智慧闪耀欧洲肝癌峰会,八大摘要抢先看!(临床研究篇)
ASCO GI现场丨双靶治疗在HER2阳性胃癌中未显示生存获益
EASL 2025 丨中国智慧闪耀欧洲肝癌峰会,八大摘要抢先看!(基础研究篇)
国际视角丨阿司匹林可降低林奇综合征患者CRC发生风险,为什么使用率不高?
ASCO GI 2025丨速来围观!HER2阳性胃癌靶向治疗取得新突破
年度盘点丨2024年最受消化时讯读者关注!肝胆胰癌领域TOP10文章
Cell观点:肿瘤“年龄”如何推动结直肠癌筛查策略的变革?
