- 首页 > 正文
国家喊你减肥了!肥胖可引发的5种胃肠道疾病你知道吗?
发表时间:2025-04-22 16:26:47
体重与多种健康问题密切相关,尤其是胃肠道疾病。近期,宾夕法尼亚大学胃肠病学专家Octavia Pickett-Blakely医学博士指出[1],肥胖可能引发5种常见的胃肠道疾病,包括胃食管反流病、胆结石、结肠癌、憩室炎和肝癌。在此,小编将结合相关研究数据,为您解析肥胖与上述疾病之间的关联。
胃食管反流病:肥胖背后的“隐形杀手”
胃食管反流病(GERD)是一种常见的慢性疾病,主要表现为胃酸反流至食管,引起烧心和反流症状。长期胃酸反流不仅会导致食管黏膜炎症,还可能引发糜烂性食管炎和巴雷特食管(BE),最终增加食管腺癌的风险。近年来,随着肥胖人群的增多,GERD的发病率也呈现上升趋势。那么,肥胖与GERD及其并发症之间存在怎样的关联?一项基于全球医疗数据库的大规模研究在真实世界患者群体中进一步评估了这一关联[2]。研究人员利用TriNetX电子健康记录网络,涵盖12个国家的92个医疗机构,纳入了2 356 548例患者。数据显示,肥胖组(体重指数BMI≥30 kg/m2)中,GERD患病率显著高于非肥胖组(30%vs.24%,OR=1.35,95%CI:1.34~1.36)。进一步分析显示,肥胖组中GERD相关并发症的患病率也显著更高,包括糜烂性食管炎(OR=1.07,95%CI:1.05~1.08)、巴雷特食管(OR=1.08,95%CI:1.05~1.10)、伴有异型增生的巴雷特食管(OR=1.11,95%CI:1.04~1.18)以及食管癌(OR=1.32,95%CI:1.15~1.51)。这些数据表明,肥胖与GERD及其并发症之间存在显著关联,为肥胖相关胃肠道疾病的预防和治疗提供了重要依据。
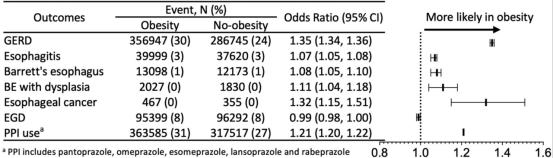
图1. 肥胖与GERD及其并发症患病率的关联
胆结石:肥胖的另一大“副产品”
胆结石是一种常见的消化系统疾病,主要表现为胆囊或胆道中胆固醇或胆红素异常堆积形成的固体物质。肥胖不仅是胆结石的重要危险因素,还可能增加胆结石相关并发症(如胰腺炎和胆囊炎)的风险。此外,胆结石还与糖尿病、高血压、心血管疾病及胃肠道肿瘤等疾病的发病率和死亡率密切相关。尽管中国的胆结石风险相对较低,但其患病率正在稳步上升,这与高热量、高碳水化合物、低纤维饮食以及缺乏体力活动导致的肥胖及代谢紊乱等因素密切相关。为探讨代谢健康的超重/肥胖与胆结石之间的关系,研究团队开展了一项横断面研究[3],纳入了2017年~2019年间在浙江大学医学院附属邵逸夫医院健康促进中心接受检查的125 668例18~80岁参与者。数据显示,全体人群中有5 486例(4.4%)患有胆结石,21 407例(17.0%)为代谢健康超重(MHOW)个体,3 322例(2.6%)为代谢健康肥胖(MHO)个体。与代谢健康正常体重参与者相比,MHOW(OR=1.40,95%CI:1.29~1.53)和MHO(OR=1.80,95%CI:1.53~2.12)患者患胆结石的风险更高,且胆结石体积更大、数量更多。此外,在代谢健康个体中,随着BMI的增加,胆结石风险也随之上升。这些数据表明,即使在代谢相对健康的成年人中,肥胖也与胆结石的患病率密切相关,强调了体重管理在预防胆结石中的重要性。
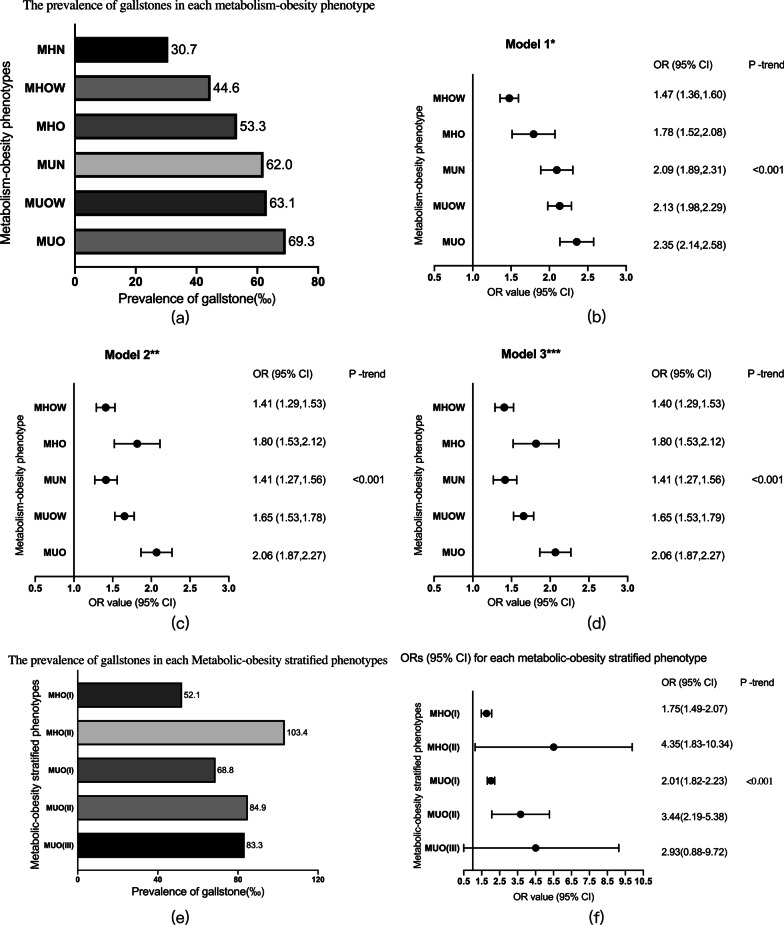
图2. BMI与胆结石患病率的关联
结肠癌:肥胖的“长期隐患”
肥胖不仅是结直肠癌的重要风险因素,还可能对其发病风险产生长期影响。一项针对6000余例结直肠癌患者和5000余名健康对照人群的分析显示[4],确诊结直肠癌的8年~10年前存在超重或肥胖,与结直肠癌发病风险上升27%~109%显著相关。这一时间窗恰好与结直肠息肉/腺瘤进展为结直肠癌的周期(通常为8年~10年)相吻合。研究者指出,既往的流行病学分析可能低估了肥胖对结直肠癌发病风险的影响。进一步分析显示,超重、BMI每上升5个单位以及肥胖状态,分别使结直肠癌发病风险上升31%、35%和109%。另一项基于全国人口的大规模队列研究也探讨了BMI变化与结直肠癌风险之间的关系[5]。该研究纳入了2005年和2009年参加国家癌症筛查计划的参与者,通过计算BMI差异,将参与者分为四组:非肥胖/非肥胖、非肥胖/肥胖、肥胖/非肥胖和肥胖/肥胖。数据显示,在3 858 228名参与者中,47 894例(1.24%)在9.2年的随访期间被新诊断为结直肠癌。其中,肥胖/肥胖组的结直肠癌发病率显著高于非肥胖/非肥胖组(HR=1.08[1.06~1.11],P<0.001)。此外,肥胖/肥胖组中男性患结肠癌的风险高于女性(男性HR=1.13[1.10~1.17],女性HR=1.04 [1.01~1.18],P=0.001),这可能与性别相关的激素水平和脂肪分布差异有关。
憩室炎:肥胖的潜在威胁
憩室炎作为一种常见的消化系统疾病,近年来其发病率呈现上升趋势,而肥胖被认为是其潜在的危险因素之一。为了深入探讨BMI与憩室病风险之间的关系,研究人员进行了一项系统综述和荟萃分析[6]。该研究检索了PubMed和Embase数据库,纳入了6项关于BMI与憩室病风险的队列研究(涵盖28 915例病例和1 636 777名参与者)。数据显示,BMI每增加5个单位,憩室病的总相对风险为1.28(95%CI:1.18~1.40,I2=77%),憩室炎的总相对风险为1.31(95%CI:1.09~1.56,I2=74%),憩室病并发症的总相对风险为1.20(95%CI:1.04~1.40,I2=56%)。值得注意的是,BMI与憩室病风险之间未发现非线性关联,即使在正常体重范围内,风险也随BMI增加而上升。具体而言,与BMI为20相比,BMI为22.5、25.0、27.5、30.0、32.5、35.0、37.5和40.0的总相对风险分别为1.15(1.07~1.23)、1.31(1.17~1.47)、1.50(1.31~1.71)、1.71(1.52~1.94)、1.96(1.77~2.18)、2.26(2.00~2.54)、2.60(2.11~3.21)和3.01(2.06~4.39)。这些数据表明,BMI的增加与憩室病风险显著相关,且风险随BMI升高呈剂量-反应关系。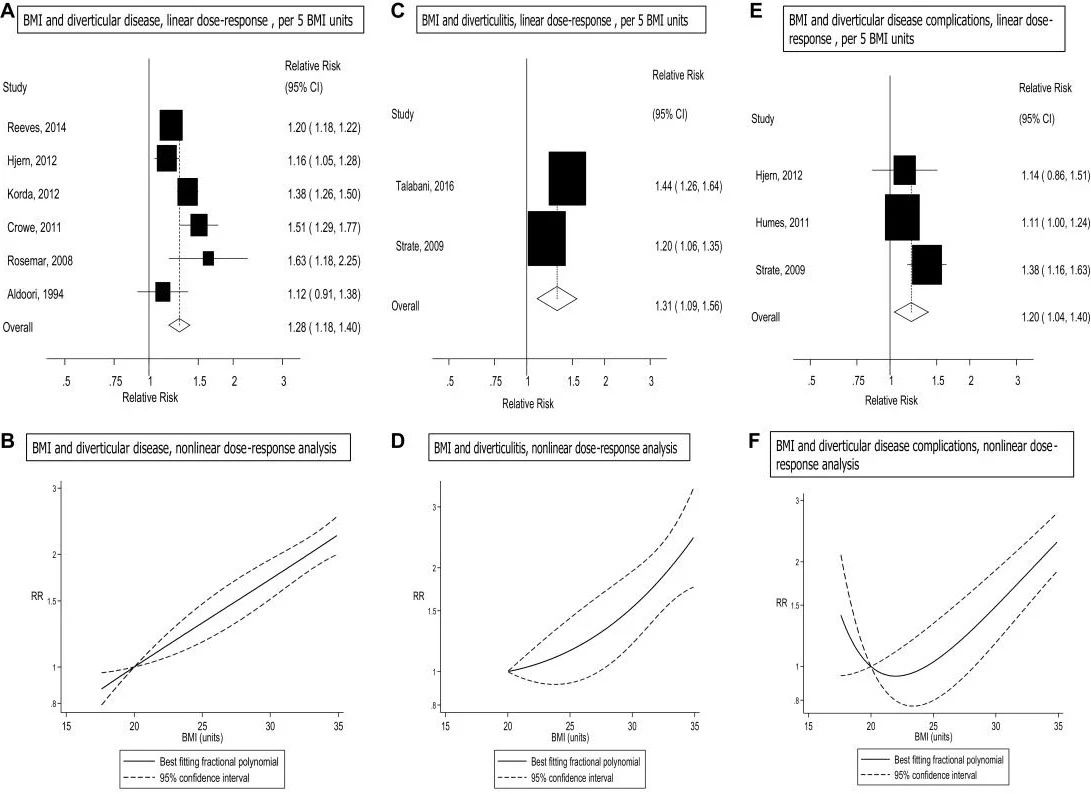
肝癌:肥胖的“代谢负担”
肝癌作为全球范围内高发且致死率较高的恶性肿瘤之一,其发病机制复杂,而肥胖被认为是其重要的危险因素之一。近年来,多项研究表明,肥胖通过脂肪肝、慢性炎症和胰岛素抵抗等机制,显著增加肝癌的发生风险。为更全面评估肥胖与肝癌风险之间的关系,研究人员进行了一项大规模的荟萃分析[7]。
研究人员共纳入28项前瞻性队列研究,涉及8 135 906例患者。其中包括22项关于癌症发生的研究(6 059 561例)和7项关于癌症相关死亡率的研究(2 077 425例)。分析数据显示,BMI的增加与原发性肝癌的发生风险显著相关(HR=1.69,95%CI:1.50~1.90,I2=56%)。具体而言,BMI>25 kg/m2、BMI>30 kg/m2和BMI>35 kg/m2的肝癌发生风险分别为1.36(95%CI:1.02~1.81)、1.77(95%CI:1.56~2.01)和3.08(95%CI:1.21~7.86)。此外,BMI的增加还导致肝癌相关死亡率显著升高(HR=1.61,95%CI:1.14~2.27,I2=80%)。数据表明,高BMI不仅是原发性肝癌发生的独立危险因素,还与肝癌死亡率的升高密切相关。
温馨提示
肥胖与多种胃肠道疾病密切相关,包括胃食管反流病、胆结石、结肠癌、憩室炎和肝癌等。通过健康饮食、增加体力活动和科学减重等途径可降低这些疾病的风险。每个人都应成为自己健康的第一责任人,积极管理体重,远离疾病威胁。国家卫健委的“体重管理年”行动为我们敲响了警钟:关注体重,就是关注健康!
参考文献
[1]https://www.medscape.com/viewarticle/five-gi-disorders-can-be-caused-obesity-2025a10004ux?src=rss.[2] Xie M, et al. Neurogastroenterol Motil. 2024 Apr;36(4):e14750.
[3] Junlu Zhang, et al. Nutr Metab. 2023 Mar;20.
[4] Mandic M, et al. JAMA Netw Open. 2023 Apr 3;6(4):e239556.
[5] Ji Yeon Seo, et al. Scientific Reports. 2023 Jun; 13:8928.
[6] Aune D, et al. Eur J Nutr. 2017 Dec;56(8):2423-2438.
[7] Sohn W, et al. Clin Mol Hepatol. 2021 Jan;27(1):157-174.
- 推荐文章
