- 首页 > 正文
全程新辅助化疗联合信迪利单抗与IL-2治疗MSS/pMMR型局部晚期直肠癌,无放疗方案pCR率高达42.4%!
发表时间:2026-05-11 20:25:26
结直肠癌是全球第三大常见癌症,也是癌症相关死亡的第二大原因。对于局部进展期直肠癌,新辅助放化疗是标准疗法,但其所致的放射性损伤、肠道纤维化、狭窄以及组织愈合障碍等问题可对后续手术治疗和患者康复构成重大挑战。更关键的是,约85%的结直肠癌属于微卫星稳定/错配修复功能正常(MSS/pMMR)型,该类型肿瘤微环境中免疫细胞浸润不足,被认为是“冷肿瘤”,对单一的免疫检查点抑制剂(如PD-1抗体)反应有限。如何将“冷肿瘤”转化为“热肿瘤”,是当前免疫治疗领域的核心挑战。
近日,南京医科大学第一附属医院孙跃明、封益飞、王晓伟教授研究团队在国际权威期刊Signal Transduction and Targeted Therapy在线发表了题为“Total neoadjuvant chemotherapy combined with PD-1 blockade and IL-2 in MSS/pMMR locally advanced rectal cancer: short-term results of a prospective, single-arm phase II study”的研究论文,引起业界广泛关注。该研究旨在评估“全程新辅助化疗联合PD-1抑制剂与白细胞介素-2(IL-2)”的无放疗方案在MSS/pMMR型局部进展期直肠癌患者中的疗效和安全性。结果显示,该联合方案取得了42.4%的病理完全缓解(pCR)率,且安全性可控,为这类患者提供了极具前景的新选择。

研究方法
本研究为单臂、开放标签的Ⅱ期研究,共纳入33例MSS/pMMR型中低位局部进展期直肠癌患者。患者每三周接受一次治疗,方案如下:第1天静脉输注奥沙利铂(130 mg/m²)和信迪利单抗(200 mg)。随后连续14天每日口服卡培他滨(1250 mg/m²)并隔日皮下注射IL-2(100万IU,共7次),之后停药7天。每2周期评估疗效,肿瘤退缩>20%则继续治疗,否则退出。完成6周期或符合条件者于末次治疗后4~6周行全直肠系膜切除术。主要研究终点为pCR率(定义为在所有可评估病例中,切除的肿瘤及淋巴结内未检出存活肿瘤细胞的比例)。次要终点包括临床完全缓解(cCR)率、R0切除率、主要病理缓解(MPR)及安全性等。
研究结果
33例患者均接受了至少4个周期的CapOX联合信迪利单抗及IL-2新辅助治疗。3例因免疫相关性肺炎、皮疹或严重呕吐提前停药,但均显示显著肿瘤退缩并接受了手术,纳入后续分析。其余30例完成6周期治疗后行根治性手术。患者中位年龄为57.9岁,男性21例(63.6%)。ECOG体能状态评分为0分者28例(84.8%)。T分期:T3期19例(57.6%),T4a期11例(33.3%),T4b期3例(9.1%);N分期:N0期2例,N1期9例,N2期22例(66.7%)。环周切缘阳性22例(66.7%),壁外血管侵犯阳性2例(6.1%)。中位肿瘤突变负荷为4.1 Mutations/Mb,中位癌胚抗原水平为5.7 ng/mL,中位糖类抗原19-9水平为10.5 U/mL。
病理与临床治疗结果
手术及病理缓解情况:全部33例患者均接受了根治性手术,从末次治疗结束至手术的平均间隔时间为4.9周。根据术后病理评估显示,33例患者均实现了R0切除,其中14例患者达到pCR,pCR率为42.4%,这意味着近一半的患者在手术标本中已检测不到活的肿瘤细胞。其余19例患者评估均为部分缓解(PR)。在14例达到pCR患者中,有6例患者术前即被评估为cCR。19例患者被定义为MPR。
肿瘤退缩分级(TRG):根据美国癌症联合委员会(AJCC)标准,分别有3例(9.1%)、14例(42.4%)和2例(6.1%)患者为TRG1、2、3级,即大部分患者(TRG1~2级)表现出深度的肿瘤消退。
术后TNM分期:在T分期方面,T0期14例(42.4%)、Tis期1例(3.0%)、T1期2例(6.1%)、T2期8例(24.3%)、T3期7例(21.2%)、T4a期1例(3.0%)。在N分期方面,N0期30例(90.9%)、N1期1例(3.0%)、N2期2例(6.1%)。在总体TNM分期(0至Ⅲ期)分布方面,0期14例(42.4%)、Ⅰ期10例(30.3%)、Ⅱ期6例(18.2%)、Ⅲ期3例(9.1%)(表1)。
影像学变化:与基线相比,影像学上肿瘤最大直径变化的中位百分比为-60.7%(图1)。
表1. 患者术后特征
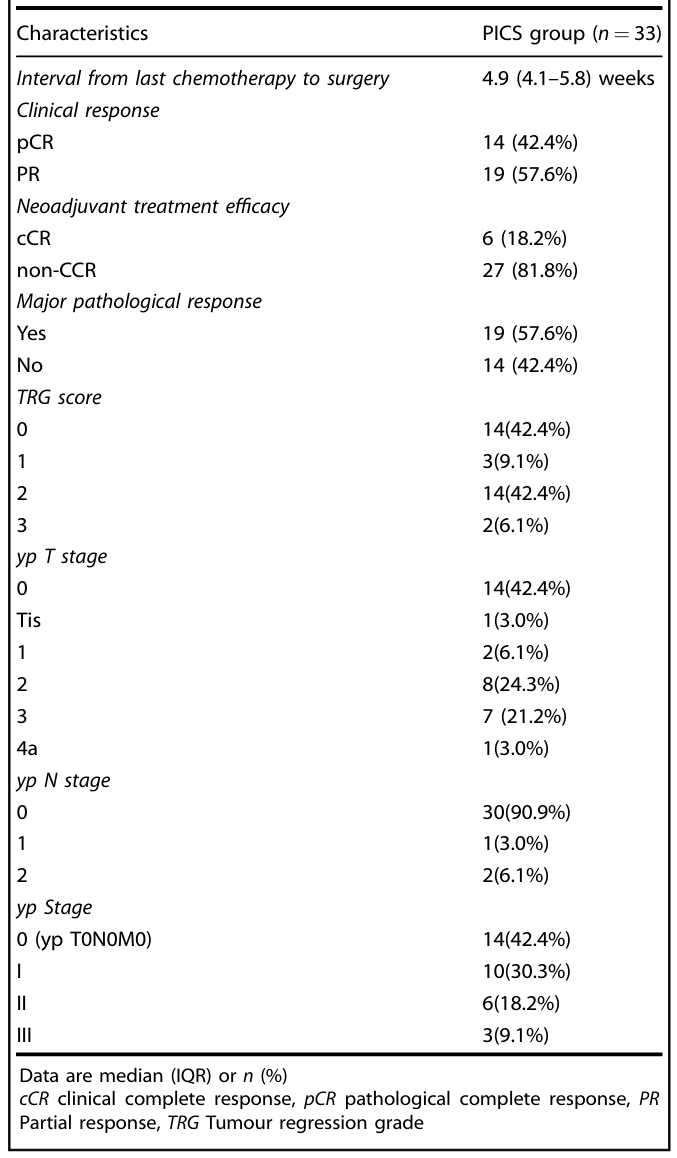
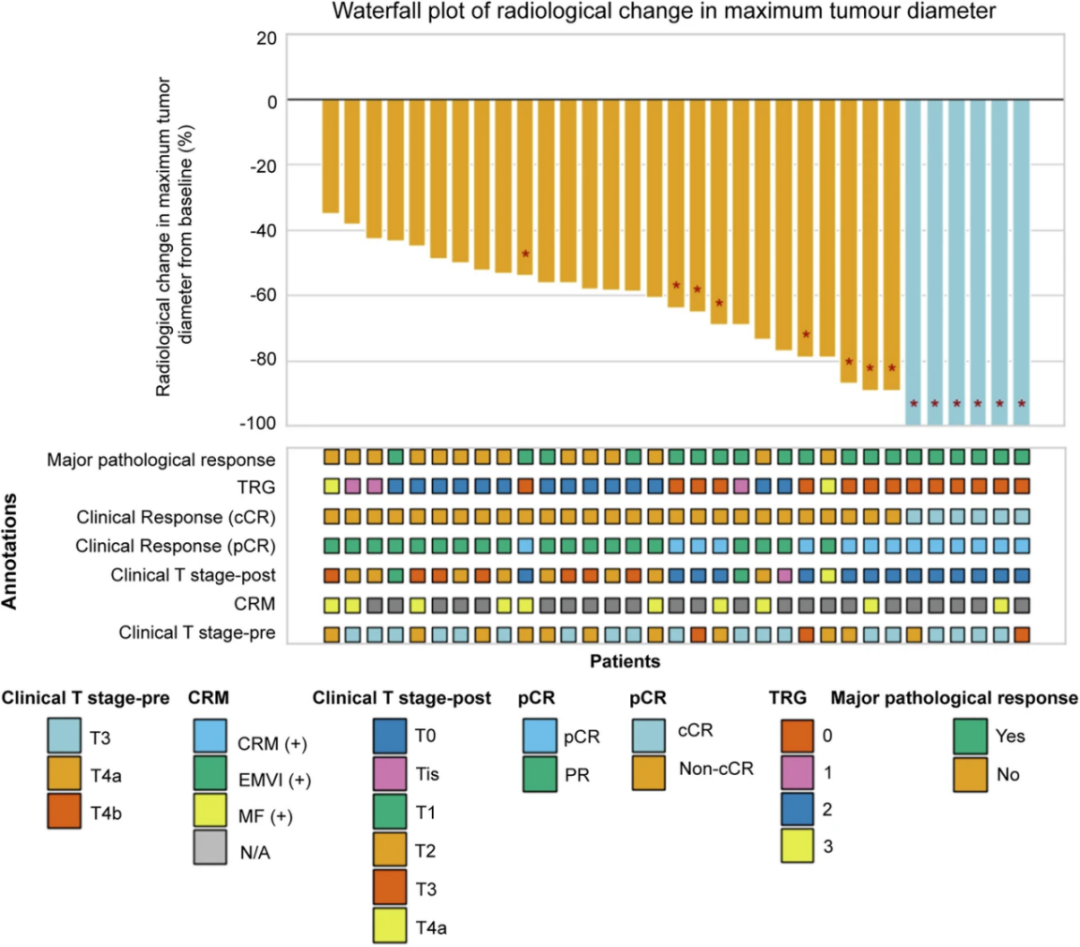
图1. 病理肿瘤退缩情况及最大肿瘤直径较基线期影像学变化的瀑布图
生存随访结局:事后分析显示,截至稿件提交时,中位随访时间为22.6个月。随访期间,1例患者因严重呼吸衰竭死亡(该患者既往有呼吸系统疾病史),2例患者出现疾病复发。在完成治疗并接受手术的33例患者中,1年总生存(OS)率为100%,1年无病生存(DFS)率同样为100%。2年OS率为97%,2年DFS率为90.9%(图2)。
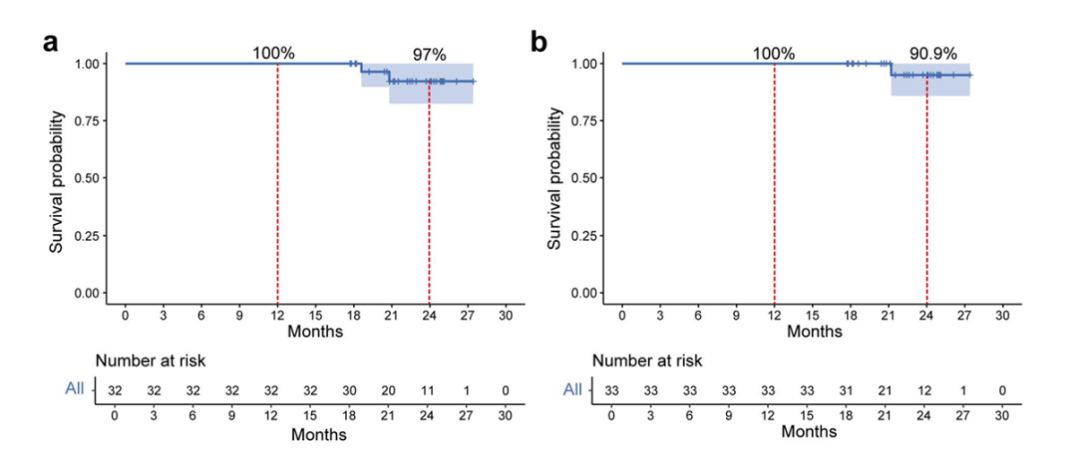
图2. 短期随访的Kaplan-Meier生存曲线:(a)总生存率;(b)无病生存率
治疗相关不良事件与安全性
33例患者中,30例完成了6个周期的新辅助治疗,31例(93.9%)发生了任何级别的不良事件(AE)。最常见的AE包括呕吐(31例,93.9%)、腹泻(13例,39.4%),骨髓抑制(10例,30.3%)、手足综合征(9例,27.3%)、肝功能异常(6例,18.2%)、皮疹(5例,15.2%)。在完成6个周期治疗的患者中,4例发生了3级AE,包括1例免疫治疗相关肝毒性、2例严重呕吐和1例骨髓抑制。经积极处理,这些患者均能继续并完成后续新辅助治疗和手术。总体而言,3级AE的发生率为21.2%,未观察到4级或5级AE及治疗相关死亡。
手术结局与安全性
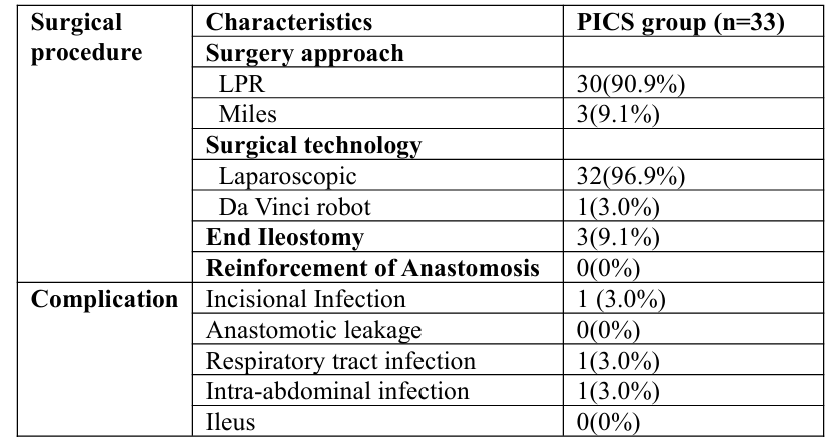
在手术安全性方面,在接受根治性手术的33例患者中,30例行低位前切除术,3例行腹会阴联合切除术,术后直肠系膜完整率为87.9%。1例患者接受了达芬奇机器人辅助手术,其余32例接受了腹腔镜手术。2例严重糖尿病患者和1例远端肠壁水肿患者(术后病理评估为ypT4aN1M0)接受了预防性回肠末端造口术;截至稿件提交时,所有患者均已完成造口还纳。未观察到B/C级吻合口漏或肠梗阻。1例患者出现术后腹壁切口感染(经下腹正中切口行直肠系膜剥离,切口长约5~8 cm),1例患者出现术后肺炎,经积极抗感染治疗后好转,1例患者因严重糖尿病出现术后腹腔感染,经保守治疗后好转(表2)。
表2. 手术操作特点及术后观察指标
治疗期间免疫微环境变化
对患者血液和组织的深入分析揭示了该方案起效的免疫学基础:流式细胞术分析显示,如图3a所示,治疗前血液样本中的免疫细胞亚群分布均匀,pCR组与非pCR组之间无显著差异。经过4个治疗周期后(图3b),pCR组CD8+T细胞比例和CD4+/CD8+比值显著升高,同时NK细胞亚群增加,M1型巨噬细胞极化增强。相应地,血液中IFN-γ、TNF-α、IL-6和IL-1β等肿瘤杀伤性细胞因子富集。
此外,术后肿瘤组织的多重免疫荧光(图3c)显示,与非pCR患者相比,pCR患者肿瘤中CD8+T细胞、CD56+NK细胞和CD68+巨噬细胞的浸润显著增加,提示肿瘤部位有明显的免疫细胞激活和富集。这提示,信迪利单抗与IL-2的联合应用导,可能在部分患者体内成功地将原本免疫学意义上处于“冷”状态的MSS/pMMR型肿瘤,转化为有大量免疫细胞浸润的“热”状态。
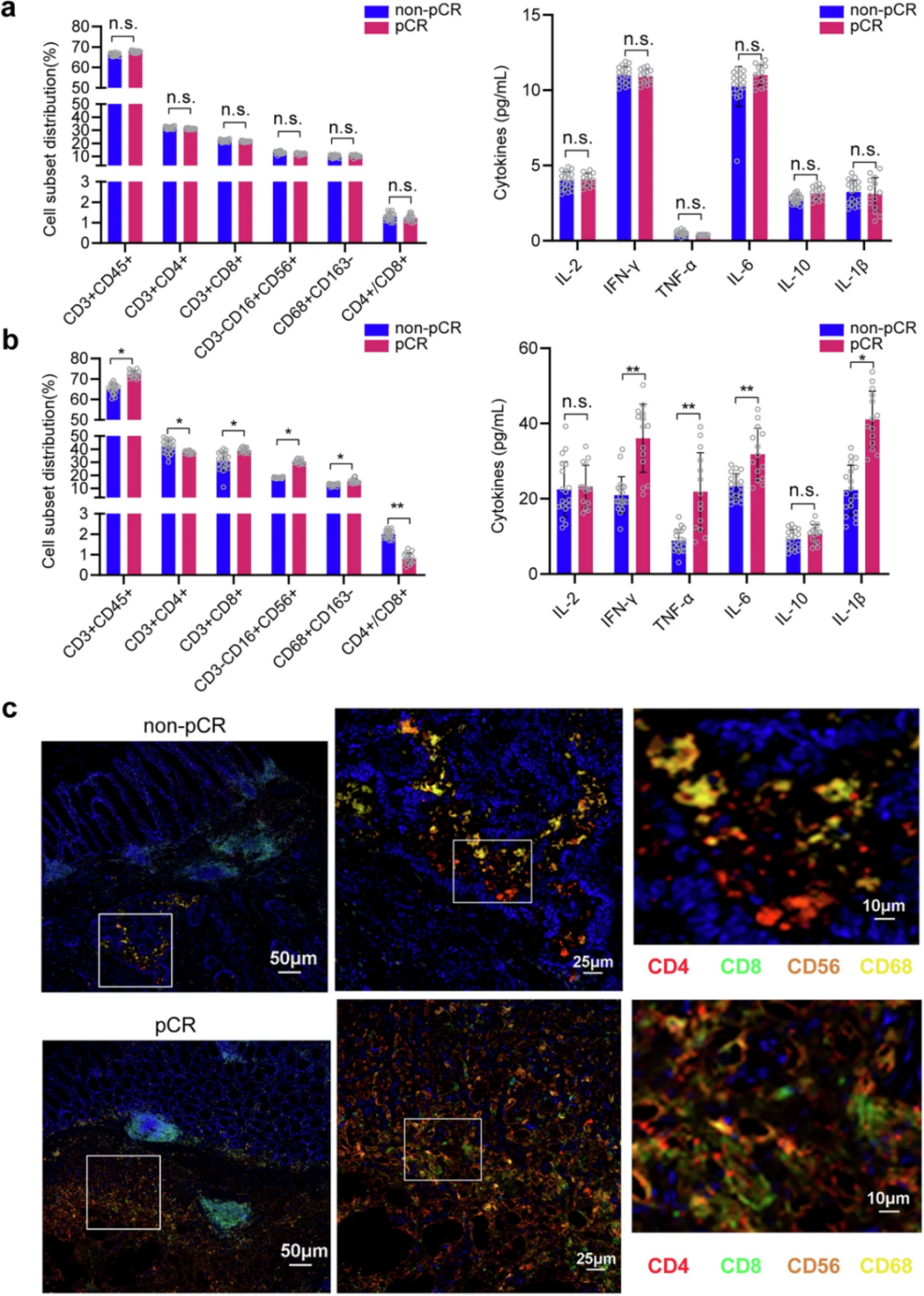
图3. pCR组与非pCR组治疗期间免疫细胞亚群的变化
小结与讨论
本研究针对MSS/pMMR型中低位局部晚期直肠癌,探索了全程新辅助化疗(CapOX)联合PD-1抗体(信迪利单抗)及IL-2的“加法”策略,并创新性地省略了放疗(“减法”)。结果显示,33例患者中pCR率达42.4%。即便3例患者未完成全部6周期治疗,术后病理仍显示PR并被纳入分析,体现了方案的潜在有效性。安全性方面,无治疗相关死亡,≥3级不良事件发生率为21.2%,未发生4级或5级不良事件。此外,豁免放疗不仅减少了肠道、膀胱及性功能的长期毒性,还可缩短末次治疗至手术的间隔时间,有助于防止等待期内肿瘤进展并降低纤维化增加的风险。
综上,本研究为MSS/pMMR型局部晚期直肠癌患者提供了初步且令人鼓舞的结果,但仍需在更大规模的Ⅲ期随机对照试验中加以验证以确立临床获益。期待该“去放疗”联合方案未来能够成为这一人群高效、低毒的新型治疗选择,改善患者生活质量与长期预后。
参考文献
Tang J, et al. Total neoadjuvant chemotherapy combined with PD-1 blockade and IL-2 in MSS/pMMR locally advanced rectal cancer: short-term results of a prospective, single-arm phase II study. Signal Transduct Target Ther. 2026 May 4;11(1):163.
近日,南京医科大学第一附属医院孙跃明、封益飞、王晓伟教授研究团队在国际权威期刊Signal Transduction and Targeted Therapy在线发表了题为“Total neoadjuvant chemotherapy combined with PD-1 blockade and IL-2 in MSS/pMMR locally advanced rectal cancer: short-term results of a prospective, single-arm phase II study”的研究论文,引起业界广泛关注。该研究旨在评估“全程新辅助化疗联合PD-1抑制剂与白细胞介素-2(IL-2)”的无放疗方案在MSS/pMMR型局部进展期直肠癌患者中的疗效和安全性。结果显示,该联合方案取得了42.4%的病理完全缓解(pCR)率,且安全性可控,为这类患者提供了极具前景的新选择。

研究方法
本研究为单臂、开放标签的Ⅱ期研究,共纳入33例MSS/pMMR型中低位局部进展期直肠癌患者。患者每三周接受一次治疗,方案如下:第1天静脉输注奥沙利铂(130 mg/m²)和信迪利单抗(200 mg)。随后连续14天每日口服卡培他滨(1250 mg/m²)并隔日皮下注射IL-2(100万IU,共7次),之后停药7天。每2周期评估疗效,肿瘤退缩>20%则继续治疗,否则退出。完成6周期或符合条件者于末次治疗后4~6周行全直肠系膜切除术。主要研究终点为pCR率(定义为在所有可评估病例中,切除的肿瘤及淋巴结内未检出存活肿瘤细胞的比例)。次要终点包括临床完全缓解(cCR)率、R0切除率、主要病理缓解(MPR)及安全性等。
研究结果
33例患者均接受了至少4个周期的CapOX联合信迪利单抗及IL-2新辅助治疗。3例因免疫相关性肺炎、皮疹或严重呕吐提前停药,但均显示显著肿瘤退缩并接受了手术,纳入后续分析。其余30例完成6周期治疗后行根治性手术。患者中位年龄为57.9岁,男性21例(63.6%)。ECOG体能状态评分为0分者28例(84.8%)。T分期:T3期19例(57.6%),T4a期11例(33.3%),T4b期3例(9.1%);N分期:N0期2例,N1期9例,N2期22例(66.7%)。环周切缘阳性22例(66.7%),壁外血管侵犯阳性2例(6.1%)。中位肿瘤突变负荷为4.1 Mutations/Mb,中位癌胚抗原水平为5.7 ng/mL,中位糖类抗原19-9水平为10.5 U/mL。
病理与临床治疗结果
手术及病理缓解情况:全部33例患者均接受了根治性手术,从末次治疗结束至手术的平均间隔时间为4.9周。根据术后病理评估显示,33例患者均实现了R0切除,其中14例患者达到pCR,pCR率为42.4%,这意味着近一半的患者在手术标本中已检测不到活的肿瘤细胞。其余19例患者评估均为部分缓解(PR)。在14例达到pCR患者中,有6例患者术前即被评估为cCR。19例患者被定义为MPR。
肿瘤退缩分级(TRG):根据美国癌症联合委员会(AJCC)标准,分别有3例(9.1%)、14例(42.4%)和2例(6.1%)患者为TRG1、2、3级,即大部分患者(TRG1~2级)表现出深度的肿瘤消退。
术后TNM分期:在T分期方面,T0期14例(42.4%)、Tis期1例(3.0%)、T1期2例(6.1%)、T2期8例(24.3%)、T3期7例(21.2%)、T4a期1例(3.0%)。在N分期方面,N0期30例(90.9%)、N1期1例(3.0%)、N2期2例(6.1%)。在总体TNM分期(0至Ⅲ期)分布方面,0期14例(42.4%)、Ⅰ期10例(30.3%)、Ⅱ期6例(18.2%)、Ⅲ期3例(9.1%)(表1)。
影像学变化:与基线相比,影像学上肿瘤最大直径变化的中位百分比为-60.7%(图1)。
表1. 患者术后特征


图1. 病理肿瘤退缩情况及最大肿瘤直径较基线期影像学变化的瀑布图
生存随访结局:事后分析显示,截至稿件提交时,中位随访时间为22.6个月。随访期间,1例患者因严重呼吸衰竭死亡(该患者既往有呼吸系统疾病史),2例患者出现疾病复发。在完成治疗并接受手术的33例患者中,1年总生存(OS)率为100%,1年无病生存(DFS)率同样为100%。2年OS率为97%,2年DFS率为90.9%(图2)。

图2. 短期随访的Kaplan-Meier生存曲线:(a)总生存率;(b)无病生存率
治疗相关不良事件与安全性
33例患者中,30例完成了6个周期的新辅助治疗,31例(93.9%)发生了任何级别的不良事件(AE)。最常见的AE包括呕吐(31例,93.9%)、腹泻(13例,39.4%),骨髓抑制(10例,30.3%)、手足综合征(9例,27.3%)、肝功能异常(6例,18.2%)、皮疹(5例,15.2%)。在完成6个周期治疗的患者中,4例发生了3级AE,包括1例免疫治疗相关肝毒性、2例严重呕吐和1例骨髓抑制。经积极处理,这些患者均能继续并完成后续新辅助治疗和手术。总体而言,3级AE的发生率为21.2%,未观察到4级或5级AE及治疗相关死亡。
手术结局与安全性
在手术安全性方面,在接受根治性手术的33例患者中,30例行低位前切除术,3例行腹会阴联合切除术,术后直肠系膜完整率为87.9%。1例患者接受了达芬奇机器人辅助手术,其余32例接受了腹腔镜手术。2例严重糖尿病患者和1例远端肠壁水肿患者(术后病理评估为ypT4aN1M0)接受了预防性回肠末端造口术;截至稿件提交时,所有患者均已完成造口还纳。未观察到B/C级吻合口漏或肠梗阻。1例患者出现术后腹壁切口感染(经下腹正中切口行直肠系膜剥离,切口长约5~8 cm),1例患者出现术后肺炎,经积极抗感染治疗后好转,1例患者因严重糖尿病出现术后腹腔感染,经保守治疗后好转(表2)。
表2. 手术操作特点及术后观察指标

治疗期间免疫微环境变化
对患者血液和组织的深入分析揭示了该方案起效的免疫学基础:流式细胞术分析显示,如图3a所示,治疗前血液样本中的免疫细胞亚群分布均匀,pCR组与非pCR组之间无显著差异。经过4个治疗周期后(图3b),pCR组CD8+T细胞比例和CD4+/CD8+比值显著升高,同时NK细胞亚群增加,M1型巨噬细胞极化增强。相应地,血液中IFN-γ、TNF-α、IL-6和IL-1β等肿瘤杀伤性细胞因子富集。
此外,术后肿瘤组织的多重免疫荧光(图3c)显示,与非pCR患者相比,pCR患者肿瘤中CD8+T细胞、CD56+NK细胞和CD68+巨噬细胞的浸润显著增加,提示肿瘤部位有明显的免疫细胞激活和富集。这提示,信迪利单抗与IL-2的联合应用导,可能在部分患者体内成功地将原本免疫学意义上处于“冷”状态的MSS/pMMR型肿瘤,转化为有大量免疫细胞浸润的“热”状态。

图3. pCR组与非pCR组治疗期间免疫细胞亚群的变化
小结与讨论
本研究针对MSS/pMMR型中低位局部晚期直肠癌,探索了全程新辅助化疗(CapOX)联合PD-1抗体(信迪利单抗)及IL-2的“加法”策略,并创新性地省略了放疗(“减法”)。结果显示,33例患者中pCR率达42.4%。即便3例患者未完成全部6周期治疗,术后病理仍显示PR并被纳入分析,体现了方案的潜在有效性。安全性方面,无治疗相关死亡,≥3级不良事件发生率为21.2%,未发生4级或5级不良事件。此外,豁免放疗不仅减少了肠道、膀胱及性功能的长期毒性,还可缩短末次治疗至手术的间隔时间,有助于防止等待期内肿瘤进展并降低纤维化增加的风险。
综上,本研究为MSS/pMMR型局部晚期直肠癌患者提供了初步且令人鼓舞的结果,但仍需在更大规模的Ⅲ期随机对照试验中加以验证以确立临床获益。期待该“去放疗”联合方案未来能够成为这一人群高效、低毒的新型治疗选择,改善患者生活质量与长期预后。
参考文献
Tang J, et al. Total neoadjuvant chemotherapy combined with PD-1 blockade and IL-2 in MSS/pMMR locally advanced rectal cancer: short-term results of a prospective, single-arm phase II study. Signal Transduct Target Ther. 2026 May 4;11(1):163.
- 推荐文章
NordICC研究13年随访结局登顶《柳叶刀》:结肠镜检查可降低CRC发病率,死亡率获益仍未体现
全程新辅助化疗联合信迪利单抗与IL-2治疗MSS/pMMR型局部晚期直肠癌,无放疗方案pCR率高达42.4%!
国际视角丨知名肿瘤专家解析:靶向DLL4/VEGF-A双特异性抗体CTX-009为胆道恶性肿瘤患者二线治疗带来新希望
呋喹替尼联合TAS-102±SBRT治疗转移性结直肠癌,中位PFS达8.58个月,三联方案ORR高达36.4%!
心灵驿站丨当手术刀指向自己:一位医学生从旁观者到亲历者的心灵蜕变
奥美拉唑肠溶胶囊
枯草杆菌二联活菌颗粒
整蛋白型肠内营养剂
硫糖铝口服混悬液
JCO丨徐瑞华、周志伟、袁庶强团队为胃癌围手术期免疫治疗长期生存获益再添新证据!
“瘤瘤”新知丨警惕!心理痛苦是结直肠癌幸存者生活质量的“头号杀手”,自我效能感成最强“护心盾”
埃万妥单抗单药治疗化疗难治性RAS/BRAF野生型mCRC展现持久抗肿瘤活性,疗效不受原发肿瘤部位及既往抗EGFR治疗史影响!
杨春康教授专访:结直肠外科视角下的腹膜后肿瘤解剖逻辑与入路选择
帕博利珠单抗新辅助治疗MSI/dMMR型结直肠癌患者pCR率高达53%!增加治疗周期可进一步显著提高pCR率
腹膜后肿瘤大会秘书长肖萌萌副主任医师专访:解读会议创新亮点,展望学科发展方向
放疗在腹膜后肿瘤治疗中扮演何种角色?从临床定位到技术突破
第九届全国腹膜后肿瘤大会丨杨盈赤教授专访:多学科协同,开启腹膜后肿瘤诊疗新时代
岂有此“例”|GIST的长期潜伏:一例辅助治疗不足却获超长无病生存期的罕见病例分析
2026 CSCO指南会丨李印教授:新版CSCO食管癌诊疗指南更新要点与落地思考
转移性胃癌精准治疗:从化疗基石到新型疗法的演进与挑战
第九届全国腹膜后肿瘤大会|罗成华教授专访:深耕腹膜后肿瘤专科化建设,共启学科新征程
2026 CSCO指南会丨胰腺癌诊疗指南更新要点,一文速览!
2026 CSCO指南会丨黄镜教授:聚焦分层与突破,新版CSCO食管癌诊疗指南引领治疗迈向精准个体化新征程
2026 CSCO指南会丨胃癌诊疗更新要点,一文梳理
2026 CSCO指南会丨结直肠癌诊疗更新要点,一文梳理
2026 CSCO指南会丨原发性肝癌诊疗指南更新要点,一文速览!
精准融合,创新共赢:王桂华教授剖析胃癌免疫治疗前沿,共绘胃癌治疗新蓝图丨2026北京胃肠肿瘤学术会议
“瘤瘤”新知丨阿司匹林真的能预防结直肠癌吗?超12万人数据显示,普通人群风险明确而获益遥远
立足精准,突破耐药:杨合利教授畅谈胃癌抗HER2治疗进展与临床实践丨2026北京胃肠肿瘤学术会议
2026 ASCO摘要标题公布!消化系统肿瘤领域中国入选重磅研究抢先一览
武爱文教授深度解析:结直肠癌新辅助治疗后器官保留的筛选策略、实施挑战与未来方向丨2026北京胃肠肿瘤学术会议
中位OS高达19.4个月!CD73抑制剂Quemliclustat联合化疗为转移性胰腺癌 一线治疗带来新希望
春满京华,群贤毕至——2026北京胃肠肿瘤学术会议圆满召开!
第九届腹膜后肿瘤大会在京成功召开——开启腹膜后肿瘤专科发展新时代
JCO丨习勉教授团队探索局部晚期食管鳞癌免疫“前置”新策略:诱导化免联合同步放化免显著改善患者生存,免疫维持未添额外获益
中国Ⅱ期研究:TAS-102联合伊立替康与贝伐珠单抗为mCRC后线治疗提供可行性新选择
岂有此“例”丨肝细胞癌血清标志物新证据:AKR1B10联合检测提升AFP阴性患者诊疗效能
大型队列研究证实:基于f-Hb的CRC精准监测策略可减少近10%结肠镜检查需求
nature medicine丨POLAR研究显示,HRD突变胰腺癌患者可从PARPi+免疫联合维持治疗中获益
赢在整合,向生命而行——一场关于生命守护的行动在星城拉开序幕
一项基于18万例数据的倾向评分匹配分析揭秘:早发性 vs. 晚发性结肠癌的预后真相
会议通知丨2026北京胃肠肿瘤学术会议即将召开
会议通知丨第九届腹膜后肿瘤大会即将召开
“瘤瘤”新知丨一夜好眠有多重要?研究发现存在中重度睡眠障碍的结直肠癌患者死亡风险增加46%,这些人群尤其要当心!
系统综述与荟萃分析揭示,PD-L1阳性胃癌中MSI与EBV阳性的预后意义
突破!恩沃利单抗联合卡培他滨和仑伐替尼为术后具有高危复发因素的胆道恶性肿瘤患者辅助治疗带来新希望
NEJM丨KRAS G12D蛋白降解剂Setidegrasib首次人体研究公布,晚期胰腺癌患者ORR达24%
中国智慧,世界回响:沈琳教授团队领衔实现关键突破,为晚期胃癌一线治疗注入“中国力量”
T1期结直肠癌ESD术后:低危者预后较好,高危者补充手术价值存疑
nature medicine丨ILUSTRO研究为CLDN18.2阳性胃癌一线“靶向+免疫+化疗”策略提供新依据
岂有此“例”丨一例胰腺来源的罕见GIST揭示腹腔镜在肿瘤定位中的决定性价值
JAMA丨ORCHESTRA研究解读:肿瘤减瘤术联合化疗未改善多器官转移性结直肠癌生存期
NEJM重磅丨ATOMIC研究结果公布:免疫联合化疗有望成为dMMR Ⅲ期结肠癌辅助治疗新策略
研究显示:诊断延迟>5个月、治疗延迟>2个月与局部晚期直肠癌不良预后显著相关
“瘤瘤”新知丨咖啡是敌是友?最新研究揭示:膳食背景“左右”其抗癌效应,这些饮食模式或成关键!
