- 首页 > 正文
“瘤瘤”新知丨咖啡是敌是友?最新研究揭示:膳食背景“左右”其抗癌效应,这些饮食模式或成关键!
发表时间:2026-04-27 15:30:20
咖啡是全球最受欢迎的非酒精性饮料之一,因其具有提神作用成为当代职场人群的“秘密武器”。凭借庞大的消费群体,即便咖啡对健康产生微小影响,也可能转化为重大的公共卫生效应,这使得咖啡与健康的关系成为研究者们持续关注的重要课题。
咖啡的植物成分具有抗炎、抗氧化和抗增殖作用,因此理论上具备抗肿瘤特性。然而,尽管经过了数十年的临床研究,相关发现仍不一致。2016年,国际癌症研究机构(IARC)将咖啡归类为“无法确定其对人类的致癌性”,理由是现有证据不足以明确咖啡摄入与肿瘤发生之间的确切关联。因此,探究可能影响咖啡潜在抗肿瘤效应的因素,已成为一个日益关注的研究方向。
胃肠道肿瘤是全球癌症相关死亡的主要原因之一。相较于其他类型肿瘤,胃肠道肿瘤与饮食因素的关联更为密切。咖啡因直接与胃肠道接触并经由其吸收,其预期作用可能受到胃肠道内环境(包括理化性质与肠道菌群)以及与其他食物和营养物质(如牛奶、脂肪等)相互作用的共同影响。鉴于理化环境和食物基质在调节咖啡活性成分生物利用度中的关键作用,一个相关的问题随之产生:不同的膳食背景是否会限制咖啡“众所周知的”抗肿瘤效应?目前,针对不同饮食背景下咖啡消费与胃肠道肿瘤关联的研究仍然有限。
在此背景下,研究人员基于美国国家健康与营养调查(NHANES)数据库,评估了不同饮食背景下咖啡摄入与胃肠道肿瘤的相关性,旨在揭示膳食背景在咖啡健康效应中的调节作用。
研究一览
研究方法
研究数据来源于2001~2018年NHANES数据库的29 442名参与者。通过问卷调查收集胃肠道肿瘤患病信息,并根据首次24小时膳食回顾访谈获取咖啡摄入量(按咖啡摄入量中位数分为三组:无摄入、低摄入(0.23~503.20 g/天)、高摄入(>503.2 g/天)。同时,对24小时膳食回顾数据进行探索性因子分析,基于26个食物组的摄入等值量提取主要的膳食模式,并据此计算每位参与者在每种模式下的因子得分。协变量包括人口学特征、生活方式(吸烟、饮酒、盐摄入、茶摄入)及健康状况(糖尿病、高血压),并将蔬菜总量、柑橘类水果、腌制肉类作为亚组分析变量。
研究结果
研究纳入人群的中位年龄为45.0岁,总体加权后的胃肠道肿瘤患病率为6.25%。与未患胃肠道肿瘤的参与者相比,胃肠道肿瘤患者呈现以下特征:年龄更大、女性比例更高、受教育程度较低、体重指数较高、经济状况较差、吸烟和饮酒频率较低、高血压和糖尿病患病率较高。在饮食习惯方面,胃肠道肿瘤患者饮茶、喝咖啡和食用柑橘类水果的频率更高,而加工肉类和蔬菜的食用频率较低,膳食盐摄入量也相对更少。
咖啡摄入与胃肠道肿瘤风险增加相关
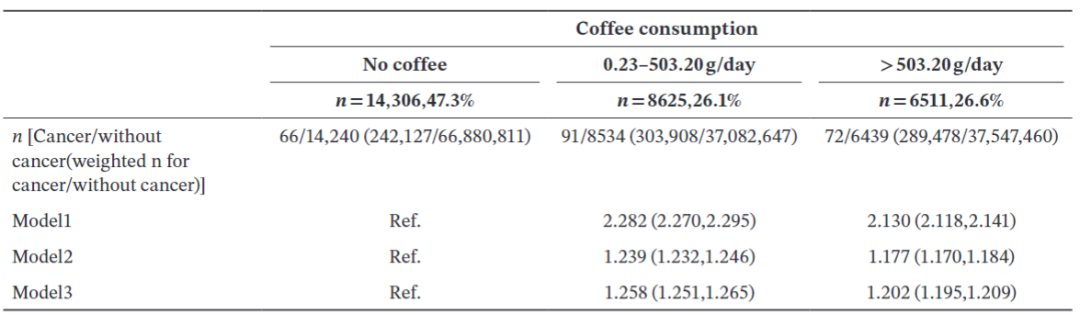
分析结果显示,无论咖啡摄入量高低,均与胃肠道肿瘤总体患病率呈正相关(P<0.001)。在调整协变量后,咖啡摄入仍然是胃肠道肿瘤的危险因素(P<0.001)。具体而言,每日咖啡摄入量为0.23~503.2 g的参与者,其胃肠道肿瘤患病风险较不摄入咖啡者增加26%(OR=1.26,95%CI:1.251~1.265);每日咖啡摄入量>503.2 g的参与者,其患病风险较不摄入咖啡者增加20%(OR=1.20,95%CI:1.195~1.209)。这一结果表明,在不考虑膳食背景的情况下,咖啡始终是胃肠道肿瘤的危险因素(风险增加约20%~26%)(表1)。
表1. 咖啡摄入与胃肠道肿瘤之间的关联
亚组分析:关键膳食因素可逆转咖啡的风险效应
在年龄和性别亚组分析中,年龄>60岁的参与者每日咖啡摄入量>503.2 g,胃肠道肿瘤风险降低8.5%(OR=0.915,95%CI:0.909~0.921);男性参与者每日咖啡摄入量>503.2 g,胃肠道肿瘤风险降低2.7%(OR=0.973,95%CI:0.964~0.981)。
在基于不同饮食习惯的亚组分析中,酒精、柑橘类水果和加工肉类的摄入量差异并未改变咖啡的原有作用,无论咖啡摄入量高低,其仍表现为胃肠道肿瘤的危险因素(P<0.001)。然而,在某些特定饮食习惯下,咖啡的作用发生了逆转:
低盐摄入组中,每日咖啡摄入量>503.2 g的参与者,胃肠道肿瘤风险降低18%(OR=0.820,95%CI:0.814~0.826);
饮茶组中,每日咖啡摄入量>503.2 g的参与者,胃肠道肿瘤风险降低29.7%(OR=0.703,95%CI:0.814~0.826);
高蔬菜摄入组中,咖啡摄入始终表现为胃肠道肿瘤的保护因素,且保护效应随咖啡摄入量增加而增强:每日咖啡摄入量为0.23~503.20 g的参与者,胃肠道肿瘤风险降低16.2%(OR=0.838,95%CI:0.831~0.845),每日咖啡摄入量>503.2 g的参与者胃肠道肿瘤风险降低41.9%(OR=0.581,95%CI:0.576~0.586)。
不同膳食模式下咖啡摄入与胃肠道肿瘤风险的异质性关联
通过因子分析(采用最大方差法旋转)共提取出三种膳食模式,其累计解释总方差的22.5%。根据因子载荷的分布特征,三种膳食模式分别定义如下:因子1为“西方模式”,以固体脂肪、精制谷物、奶酪、添加糖、橙色蔬菜和加工肉类摄入为主要特征;因子2为“素食模式”,以水果、其他蔬菜、橙色蔬菜、深绿色蔬菜、全谷物和酸奶摄入为主要特征;因子3为“均衡模式”,以植物油、坚果、淀粉类蔬菜、蛋类、海鲜和其他蔬菜摄入为主要特征。
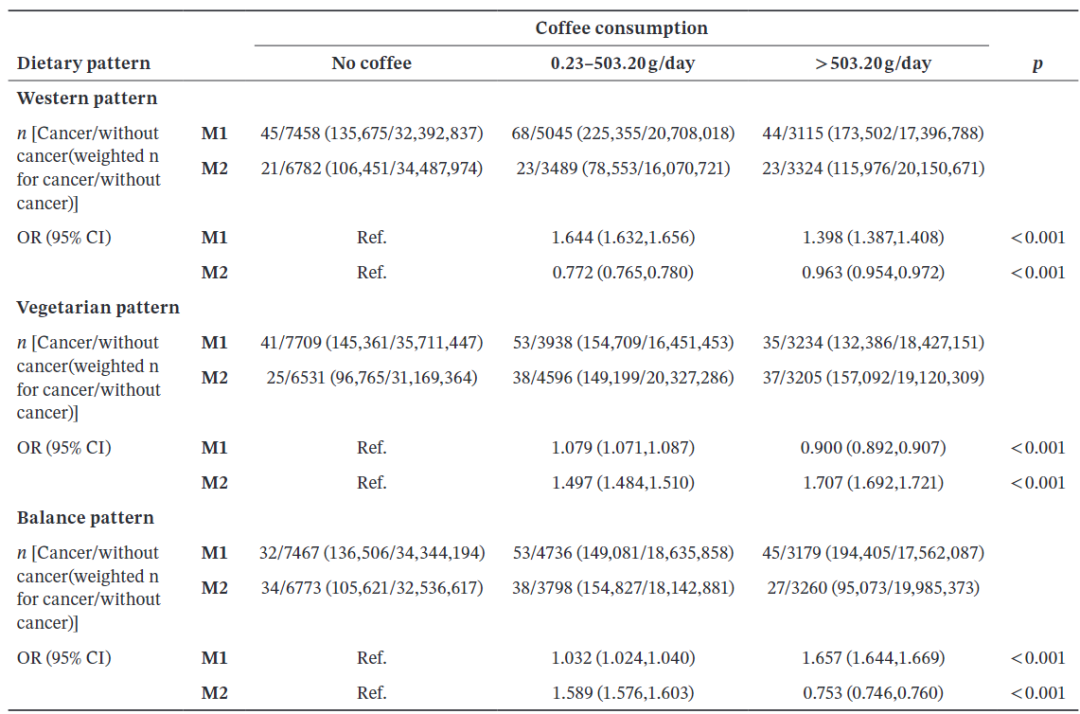
基于膳食模式的咖啡摄入与胃肠道肿瘤关联分析显示,咖啡的作用方向与强度在不同膳食模式下存在差异(表2):
“西方模式”得分较高的人群中,咖啡表现出保护作用:每日咖啡摄入量为0.23~503.2 g的参与者,可降低风险22.8%(OR=0.772,95%CI:0.765~0.780);每日咖啡摄入量>503.2 g的参与者,可降低风险3.7%(OR=0.963,95%CI:0.954~0.972)。
“均衡模式”得分较高的人群中,每日咖啡摄入量>503.2 g的参与者,可降低胃肠道肿瘤风险24.7%(OR=0.753,95%CI:0.746~0.760)。
“素食模式”得分较高的人群中,咖啡摄入反而与较高的胃肠道肿瘤风险相关:每日咖啡摄入量为0.23~503.2 g的参与者,风险增加49.7%(OR=1.497,95%CI:1.484~1.510);每日咖啡摄入量>503.2 g的参与者,风险增加70.7%(OR=1.707,95%CI:1.692~1.721)。
表2. 按膳食模式评分中位数分层的咖啡饮用与胃肠道肿瘤的关联
总之,本研究发现咖啡对胃肠道肿瘤的抗肿瘤作用受膳食背景影响。基于本研究结果,建议膳食模式属于“西方模式”或“均衡模式”的个体饮用咖啡,这可能有助于降低胃肠道肿瘤风险。相比之下,素食者可能无法从咖啡摄入中获得同样的益处。未来研究应更多关注咖啡与食物基质之间的相互作用。
小结与讨论
本研究基于NHANES数据库的大样本人群数据,系统探讨了不同饮食背景下咖啡摄入与胃肠道肿瘤风险的关联。核心发现揭示了咖啡的健康效应并非孤立存在,而是与整体饮食结构及特定食物成分存在复杂的交互作用。
总体而言,在不考虑其他饮食因素的模型下,咖啡摄入与胃肠道肿瘤风险呈正相关。然而,这一关联在亚组分析中展现出显著的异质性。在低盐饮食、规律饮茶及高蔬菜摄入的人群中,咖啡表现出明确的保护作用。这表明健康的饮食环境可能为咖啡中的多酚等活性成分发挥抗氧化、抗炎作用提供了有利条件。从膳食模式角度看,在通常被视为不健康的“西方模式”和营养均衡的“均衡模式”下,咖啡摄入与癌症风险降低相关。可能的机制包括:西方饮食中的膳食脂质可能促进咖啡中脂溶性活性成分的吸收,同时咖啡的抗氧化成分有助于抵消该饮食模式引发的氧化应激。而在严格以植物性食物为主的“素食模式”下,咖啡未显示保护效应,这可能源于“抗氧化剂饱和”效应或与膳食纤维等成分的互作影响。
本研究存在一定局限性,包括横断面设计无法确立因果、饮食数据反映短期摄入等。然而,其重要价值在于揭示了评估咖啡健康效应时考量整体饮食背景的必要性。未来需要前瞻性研究结合机制探索,阐明不同饮食模式下咖啡活性成分的具体作用机制,为制定个性化膳食建议提供更精细的证据。
参考文献
Zhang H, et al. 2026 Feb;15(2):e71612.
咖啡的植物成分具有抗炎、抗氧化和抗增殖作用,因此理论上具备抗肿瘤特性。然而,尽管经过了数十年的临床研究,相关发现仍不一致。2016年,国际癌症研究机构(IARC)将咖啡归类为“无法确定其对人类的致癌性”,理由是现有证据不足以明确咖啡摄入与肿瘤发生之间的确切关联。因此,探究可能影响咖啡潜在抗肿瘤效应的因素,已成为一个日益关注的研究方向。
胃肠道肿瘤是全球癌症相关死亡的主要原因之一。相较于其他类型肿瘤,胃肠道肿瘤与饮食因素的关联更为密切。咖啡因直接与胃肠道接触并经由其吸收,其预期作用可能受到胃肠道内环境(包括理化性质与肠道菌群)以及与其他食物和营养物质(如牛奶、脂肪等)相互作用的共同影响。鉴于理化环境和食物基质在调节咖啡活性成分生物利用度中的关键作用,一个相关的问题随之产生:不同的膳食背景是否会限制咖啡“众所周知的”抗肿瘤效应?目前,针对不同饮食背景下咖啡消费与胃肠道肿瘤关联的研究仍然有限。
在此背景下,研究人员基于美国国家健康与营养调查(NHANES)数据库,评估了不同饮食背景下咖啡摄入与胃肠道肿瘤的相关性,旨在揭示膳食背景在咖啡健康效应中的调节作用。
研究一览
研究方法
研究数据来源于2001~2018年NHANES数据库的29 442名参与者。通过问卷调查收集胃肠道肿瘤患病信息,并根据首次24小时膳食回顾访谈获取咖啡摄入量(按咖啡摄入量中位数分为三组:无摄入、低摄入(0.23~503.20 g/天)、高摄入(>503.2 g/天)。同时,对24小时膳食回顾数据进行探索性因子分析,基于26个食物组的摄入等值量提取主要的膳食模式,并据此计算每位参与者在每种模式下的因子得分。协变量包括人口学特征、生活方式(吸烟、饮酒、盐摄入、茶摄入)及健康状况(糖尿病、高血压),并将蔬菜总量、柑橘类水果、腌制肉类作为亚组分析变量。
研究结果
研究纳入人群的中位年龄为45.0岁,总体加权后的胃肠道肿瘤患病率为6.25%。与未患胃肠道肿瘤的参与者相比,胃肠道肿瘤患者呈现以下特征:年龄更大、女性比例更高、受教育程度较低、体重指数较高、经济状况较差、吸烟和饮酒频率较低、高血压和糖尿病患病率较高。在饮食习惯方面,胃肠道肿瘤患者饮茶、喝咖啡和食用柑橘类水果的频率更高,而加工肉类和蔬菜的食用频率较低,膳食盐摄入量也相对更少。
咖啡摄入与胃肠道肿瘤风险增加相关
分析结果显示,无论咖啡摄入量高低,均与胃肠道肿瘤总体患病率呈正相关(P<0.001)。在调整协变量后,咖啡摄入仍然是胃肠道肿瘤的危险因素(P<0.001)。具体而言,每日咖啡摄入量为0.23~503.2 g的参与者,其胃肠道肿瘤患病风险较不摄入咖啡者增加26%(OR=1.26,95%CI:1.251~1.265);每日咖啡摄入量>503.2 g的参与者,其患病风险较不摄入咖啡者增加20%(OR=1.20,95%CI:1.195~1.209)。这一结果表明,在不考虑膳食背景的情况下,咖啡始终是胃肠道肿瘤的危险因素(风险增加约20%~26%)(表1)。
表1. 咖啡摄入与胃肠道肿瘤之间的关联

亚组分析:关键膳食因素可逆转咖啡的风险效应
在年龄和性别亚组分析中,年龄>60岁的参与者每日咖啡摄入量>503.2 g,胃肠道肿瘤风险降低8.5%(OR=0.915,95%CI:0.909~0.921);男性参与者每日咖啡摄入量>503.2 g,胃肠道肿瘤风险降低2.7%(OR=0.973,95%CI:0.964~0.981)。
在基于不同饮食习惯的亚组分析中,酒精、柑橘类水果和加工肉类的摄入量差异并未改变咖啡的原有作用,无论咖啡摄入量高低,其仍表现为胃肠道肿瘤的危险因素(P<0.001)。然而,在某些特定饮食习惯下,咖啡的作用发生了逆转:
低盐摄入组中,每日咖啡摄入量>503.2 g的参与者,胃肠道肿瘤风险降低18%(OR=0.820,95%CI:0.814~0.826);
饮茶组中,每日咖啡摄入量>503.2 g的参与者,胃肠道肿瘤风险降低29.7%(OR=0.703,95%CI:0.814~0.826);
高蔬菜摄入组中,咖啡摄入始终表现为胃肠道肿瘤的保护因素,且保护效应随咖啡摄入量增加而增强:每日咖啡摄入量为0.23~503.20 g的参与者,胃肠道肿瘤风险降低16.2%(OR=0.838,95%CI:0.831~0.845),每日咖啡摄入量>503.2 g的参与者胃肠道肿瘤风险降低41.9%(OR=0.581,95%CI:0.576~0.586)。
不同膳食模式下咖啡摄入与胃肠道肿瘤风险的异质性关联
通过因子分析(采用最大方差法旋转)共提取出三种膳食模式,其累计解释总方差的22.5%。根据因子载荷的分布特征,三种膳食模式分别定义如下:因子1为“西方模式”,以固体脂肪、精制谷物、奶酪、添加糖、橙色蔬菜和加工肉类摄入为主要特征;因子2为“素食模式”,以水果、其他蔬菜、橙色蔬菜、深绿色蔬菜、全谷物和酸奶摄入为主要特征;因子3为“均衡模式”,以植物油、坚果、淀粉类蔬菜、蛋类、海鲜和其他蔬菜摄入为主要特征。
基于膳食模式的咖啡摄入与胃肠道肿瘤关联分析显示,咖啡的作用方向与强度在不同膳食模式下存在差异(表2):
“西方模式”得分较高的人群中,咖啡表现出保护作用:每日咖啡摄入量为0.23~503.2 g的参与者,可降低风险22.8%(OR=0.772,95%CI:0.765~0.780);每日咖啡摄入量>503.2 g的参与者,可降低风险3.7%(OR=0.963,95%CI:0.954~0.972)。
“均衡模式”得分较高的人群中,每日咖啡摄入量>503.2 g的参与者,可降低胃肠道肿瘤风险24.7%(OR=0.753,95%CI:0.746~0.760)。
“素食模式”得分较高的人群中,咖啡摄入反而与较高的胃肠道肿瘤风险相关:每日咖啡摄入量为0.23~503.2 g的参与者,风险增加49.7%(OR=1.497,95%CI:1.484~1.510);每日咖啡摄入量>503.2 g的参与者,风险增加70.7%(OR=1.707,95%CI:1.692~1.721)。
表2. 按膳食模式评分中位数分层的咖啡饮用与胃肠道肿瘤的关联
总之,本研究发现咖啡对胃肠道肿瘤的抗肿瘤作用受膳食背景影响。基于本研究结果,建议膳食模式属于“西方模式”或“均衡模式”的个体饮用咖啡,这可能有助于降低胃肠道肿瘤风险。相比之下,素食者可能无法从咖啡摄入中获得同样的益处。未来研究应更多关注咖啡与食物基质之间的相互作用。
小结与讨论
本研究基于NHANES数据库的大样本人群数据,系统探讨了不同饮食背景下咖啡摄入与胃肠道肿瘤风险的关联。核心发现揭示了咖啡的健康效应并非孤立存在,而是与整体饮食结构及特定食物成分存在复杂的交互作用。
总体而言,在不考虑其他饮食因素的模型下,咖啡摄入与胃肠道肿瘤风险呈正相关。然而,这一关联在亚组分析中展现出显著的异质性。在低盐饮食、规律饮茶及高蔬菜摄入的人群中,咖啡表现出明确的保护作用。这表明健康的饮食环境可能为咖啡中的多酚等活性成分发挥抗氧化、抗炎作用提供了有利条件。从膳食模式角度看,在通常被视为不健康的“西方模式”和营养均衡的“均衡模式”下,咖啡摄入与癌症风险降低相关。可能的机制包括:西方饮食中的膳食脂质可能促进咖啡中脂溶性活性成分的吸收,同时咖啡的抗氧化成分有助于抵消该饮食模式引发的氧化应激。而在严格以植物性食物为主的“素食模式”下,咖啡未显示保护效应,这可能源于“抗氧化剂饱和”效应或与膳食纤维等成分的互作影响。
本研究存在一定局限性,包括横断面设计无法确立因果、饮食数据反映短期摄入等。然而,其重要价值在于揭示了评估咖啡健康效应时考量整体饮食背景的必要性。未来需要前瞻性研究结合机制探索,阐明不同饮食模式下咖啡活性成分的具体作用机制,为制定个性化膳食建议提供更精细的证据。
参考文献
Zhang H, et al. 2026 Feb;15(2):e71612.
- 推荐文章
2026 CSCO指南会丨胰腺癌诊疗指南更新要点,一文速览!
2026 CSCO指南会丨黄镜教授:聚焦分层与突破,新版CSCO食管癌诊疗指南引领治疗迈向精准个体化新征程
2026 CSCO指南会丨胃癌诊疗更新要点,一文梳理
2026 CSCO指南会丨结直肠癌诊疗更新要点,一文梳理
2026 CSCO指南会丨原发性肝癌诊疗指南更新要点,一文速览!
精准融合,创新共赢:王桂华教授剖析胃癌免疫治疗前沿,共绘胃癌治疗新蓝图丨2026北京胃肠肿瘤学术会议
“瘤瘤”新知丨阿司匹林真的能预防结直肠癌吗?超12万人数据显示,普通人群风险明确而获益遥远
立足精准,突破耐药:杨合利教授畅谈胃癌抗HER2治疗进展与临床实践丨2026北京胃肠肿瘤学术会议
2026 ASCO摘要标题公布!消化系统肿瘤领域中国入选重磅研究抢先一览
武爱文教授深度解析:结直肠癌新辅助治疗后器官保留的筛选策略、实施挑战与未来方向丨2026北京胃肠肿瘤学术会议
中位OS高达19.4个月!CD73抑制剂Quemliclustat联合化疗为转移性胰腺癌 一线治疗带来新希望
春满京华,群贤毕至——2026北京胃肠肿瘤学术会议圆满召开!
第九届腹膜后肿瘤大会在京成功召开——开启腹膜后肿瘤专科发展新时代
JCO丨习勉教授团队探索局部晚期食管鳞癌免疫“前置”新策略:诱导化免联合同步放化免显著改善患者生存,免疫维持未添额外获益
中国Ⅱ期研究:TAS-102联合伊立替康与贝伐珠单抗为mCRC后线治疗提供可行性新选择
岂有此“例”丨肝细胞癌血清标志物新证据:AKR1B10联合检测提升AFP阴性患者诊疗效能
大型队列研究证实:基于f-Hb的CRC精准监测策略可减少近10%结肠镜检查需求
nature medicine丨POLAR研究显示,HRD突变胰腺癌患者可从PARPi+免疫联合维持治疗中获益
赢在整合,向生命而行——一场关于生命守护的行动在星城拉开序幕
一项基于18万例数据的倾向评分匹配分析揭秘:早发性 vs. 晚发性结肠癌的预后真相
会议通知丨2026北京胃肠肿瘤学术会议即将召开
会议通知丨第九届腹膜后肿瘤大会即将召开
“瘤瘤”新知丨一夜好眠有多重要?研究发现存在中重度睡眠障碍的结直肠癌患者死亡风险增加46%,这些人群尤其要当心!
系统综述与荟萃分析揭示,PD-L1阳性胃癌中MSI与EBV阳性的预后意义
突破!恩沃利单抗联合卡培他滨和仑伐替尼为术后具有高危复发因素的胆道恶性肿瘤患者辅助治疗带来新希望
NEJM丨KRAS G12D蛋白降解剂Setidegrasib首次人体研究公布,晚期胰腺癌患者ORR达24%
中国智慧,世界回响:沈琳教授团队领衔实现关键突破,为晚期胃癌一线治疗注入“中国力量”
T1期结直肠癌ESD术后:低危者预后较好,高危者补充手术价值存疑
nature medicine丨ILUSTRO研究为CLDN18.2阳性胃癌一线“靶向+免疫+化疗”策略提供新依据
岂有此“例”丨一例胰腺来源的罕见GIST揭示腹腔镜在肿瘤定位中的决定性价值
JAMA丨ORCHESTRA研究解读:肿瘤减瘤术联合化疗未改善多器官转移性结直肠癌生存期
NEJM重磅丨ATOMIC研究结果公布:免疫联合化疗有望成为dMMR Ⅲ期结肠癌辅助治疗新策略
研究显示:诊断延迟>5个月、治疗延迟>2个月与局部晚期直肠癌不良预后显著相关
“瘤瘤”新知丨咖啡是敌是友?最新研究揭示:膳食背景“左右”其抗癌效应,这些饮食模式或成关键!
研究显示肝动脉灌注化疗有望为治疗失败的pMMR/MSS型结直肠癌肝转移患者提供有效治疗选择,但与靶向药物联合未显增效优势
临床实践中阿替利珠单抗联合贝伐珠单抗治疗不可切除肝细胞癌患者的3年长期结局:总体3年OS率达29.7%,一线治疗高达35.9%
免疫检查点抑制剂联合吉西他滨和白蛋白结合型紫杉醇化疗方案在胰腺癌中的疗效与安全性:一项系统综述
JAMA子刊:NeoCol Ⅲ期研究结果公布,新辅助化疗未改善局部晚期结肠癌DFS
BMJ丨沈琳教授团队探索胃癌维持治疗“加减法”:卡瑞利珠单抗联合化疗序贯免疫单药维持显著改善患者生存,联合阿帕替尼未增益反增风险
全国爱肝日|聚焦“关键分水岭”:论“遏制肝硬化,远离肝癌”的紧迫性与战略路径
JCO丨解剖位置决定治疗策略:重新定义局部晚期直肠癌的个体化管理路径
岂有此“例”|“两步走”策略创生命奇迹:一例食管癌术后主动脉食管瘘患者的生死逆转
中国学者新突破:胸腺法新联合疗法亮相国际期刊,开辟胃癌新辅助治疗新路径
CA丨美国癌症协会发布2026年结直肠癌最新统计数据,揭示疾病“年轻化”新趋势
研究显示阿替利珠单抗联合贝伐珠单抗降期治疗后行肝移植,可使中晚期肝细胞癌患者术后2年无复发生存率高达90%
心灵驿站丨澄明之举:在生命终章守护平凡之光
POST-ASCO GI 2026丨立足前沿,落于实践:邓艳红教授深度解读三药共识更新,为结直肠癌临床实践提供“中国方案”
“瘤瘤”新知丨超180万人大数据揭秘:素食降低5种癌症风险,食管鳞癌风险却“飙升”
POST-ASCO GI 2026丨刘红利教授:晚期胃癌精准治疗捷报频传,多维生物标志物整合指引个体化决策
基于介入治疗与免疫检查点抑制剂的联合方案在中晚期HCC患者中的疗效比较:一项系统评价、荟萃分析及网络荟萃分析
POST-ASCO GI 2026丨聚焦前沿,徐近教授详论胰腺癌治疗多维突破之道
TIGIT:上消化道肿瘤免疫治疗新靶点的探索、挑战与未来策略
NEJM丨复旦中山团队:突破高危肝内胆管癌治疗困境,GOLP新辅助方案获突破性临床证据
《结直肠癌改良三药cmFOLFOXIRI方案临床应用中国专家共识(2026版)》正式发布
JCO丨术后ctDNA检测可识别传统TNM分期低估的高危患者,显著优化Ⅲ期结肠癌风险分层
