- 首页 > 正文
“瘤瘤”新知丨患者手术很成功,为何31天内又入院了?
发表时间:2025-06-25 22:09:17
编者按:结直肠癌(CRC)是全球常见的恶性肿瘤之一,据国际癌症研究机构(IARC)统计,2022年全球新发病例超190万,死亡病例超90万,发病率居全球第二,死亡率居第三。在中国,CRC的疾病负担同样严峻,2022年新发病例达51.71万,死亡24万,其已成为我国发病率第二的癌症,对公共卫生体系构成重大挑战。
手术是CRC的主要治疗手段,但术后并发症(如肠梗阻、吻合口瘘、手术部位感染等)会显著增加患者出院后发生非计划再入院(Unplanned Readmission, UR)的风险。UR是指患者出院后短期内因相同病情再次住院,通常由出院计划不完善、疾病相关并发症及医疗护理不足等因素引起。研究表明,接受CRC手术的患者31天内UR发生率尤为突出,部分报道高达20.5%。早期UR不仅影响患者健康和生活质量,还会造成高昂的医疗负担,给家庭和社会带来双重负担。
然而,目前关于CRC术后UR的危险因素研究存在诸多不一致的结论。基于上述现状,研究人员开展了一项大规模荟萃分析,旨在评估CRC术后31天内UR的发生率,并识别相关危险因素,为早期识别高危患者和制定有效的预防策略提供有力的证据。
研究一览
研究方法
研究严格遵循PRISMA指南开展。所有研究步骤(包括文献筛选、数据提取及质量评价)均由两位作者独立完成,若存在分歧则通过咨询第三位作者协商解决。截至2025年1月,研究人员对以下数据库进行了系统检索:维普期刊数据库、万方数据、中国知网、中国生物医学文献数据库、PubMed、Embase、Web of Science及Cochrane图书馆。采用RevMan 5.4和Stata 17.0软件进行统计分析,以P值<0.05为差异具有统计学意义。
研究纳入标准包括:研究设计为病例对照研究或队列研究;研究对象为年龄≥18岁、经内镜或病理确诊为CRC并接受手术治疗的患者;研究重点为CRC术后31天内UR的发生率及相关危险因素;研究需提供多变量分析结果,包括再入院危险因素的比值比(OR)及其95%置信区间(CI);仅纳入2000年至今发表的研究,以确保与当前临床实践的相关性。
研究结果
最终纳入15项研究,包含13项队列研究和2项病例对照研究。总样本量为693 917例患者,其中63 906例CRC患者在术后31天内发生UR,共涉及26个潜在危险因素。纳入研究的总体质量从中等到高质量不等。
UR发生率:
纳入的15项研究均分析了CRC术后31天UR发生率。Meta分析显示各研究间存在显著异质性(I2=100%,P<0.001)。采用随机效应模型进行汇总分析显示,总体UR发生率为11.73%(95%CI:9.46%~14.00%)。各研究报告的UR发生率差异较大,最高达20.50%(95%CI:20.11%~20.89%),最低为5.13%(95%CI:3.96%~6.29%)。
UR发生率的亚组分析结果显示,年龄、研究类型和地区对CRC术后31天UR发生率具有显著影响(P<0.05)。具体而言,病例对照研究的UR发生率为5.20%(95%CI:4.20%~6.21%),而队列研究为12.77%(95%CI:10.32%~15.22%)。按地区划分,亚洲发生率为7.70%(95%CI:4.86%~10.54%),欧洲为13.05%(95%CI:1.43%~24.66%),北美为11.62%(95%CI:11.09%~12.16%),大洋洲为14.98%(95%CI:12.34%~17.62%)。
在性别和样本量方面,虽然观察到UR发生率的差异,但无统计学意义(P>0.05)。年龄<60岁患者的发生率为5.67%(95%CI:3.75%~7.60%),而≥60岁患者为11.48%(95%CI:8.92%~14.03%)。男性和女性患者的发生率分别为13.33%(95%CI:10.61%~15.84%)和13.93%(95%CI:11.01%~16.84%)。按样本量分层,≤1000例的研究发生率为12.54%(95%CI:8.77%~16.31%),1000~10000例为8.52%(95%CI:1.92%~15.12%),>10000例为12.01%(95%CI:8.52%~15.50%)
危险因素:
研究确定了多个与CRC术后31天内UR显著相关的危险因素。主要危险因素包括:年龄(OR=1.13,95%CI:1.03~1.25)、术后并发症(OR=1.87,95%CI:1.32~2.65)、TNM分期≥Ⅲ期(OR=2.01,95%CI:1.73~2.33)、肿瘤部位(直肠OR=1.64,95%CI:1.19~2.26)、造口术(OR=1.70,95%CI:1.06~2.71)、Charlson合并症指数(OR=1.27,95%CI:1.21~1.34)、输血(OR=1.24,95%CI:1.09~1.41)、住院时间(OR=1.65,95%CI:1.58~1.72])以及手术方式(OR=1.22,95%CI:1.01~1.47)。女性被确定为保护性因素(OR=0.85,95%CI:0.83~0.87),而肿瘤转移与UR风险无显著相关性(OR=1.0595%,CI:0.77~1.45)。
异质性分析结果显示,年龄、术后并发症、肿瘤部位(直肠)、造口术、复杂性糖尿病、Charlson合并症指数(CCI)、输血及手术方式等变量存在显著异质性(I2>70%),因此采用随机效应模型进行分析。而对于TNM分期≥Ⅲ期(I2=10%,P=0.33)、住院时间(I2=7%,P=0.34)和女性患者(I2=26%,P=0.26)等变量,则采用固定效应模型,结果更为稳定。
针对异质性较高(I2>50%)的危险因素,研究人员进行亚组分析以探讨异质性来源。结果显示样本量、数据来源和手术方式是导致各危险因素异质性的主要因素。
小结
这项涵盖了15项研究、近70万例患者的Meta分析,系统评估了CRC术后31天内UR的发生率及相关危险因素。研究结果显示,CRC术后UR总体发生率为11.73%,各研究间存在显著异质性(5.13%~20.50%),这一数据凸显了UR管理在临床实践中的重要性。值得注意的是,UR发生率在不同地区呈现明显差异:大洋洲最高(14.98%),亚洲最低(7.70%),这种地域差异可能反映了医疗资源配置、术后管理水平和患者特征等方面的不同。
研究确定了多个具有统计学意义的危险因素,其中TNM分期≥Ⅲ期(OR=2.01)、术后并发症(OR=1.87)和住院时间延长(OR=1.65)影响较为显著。这些发现为临床风险分层提供了重要依据,提示对于晚期肿瘤患者、术后出现并发症或住院时间较长的患者,应当实施更为严密的监测和随访。值得关注的是,直肠癌患者的UR风险显著高于结肠癌患者,这可能与直肠手术的技术难度更高、解剖位置特殊有关,提示在直肠癌患者的围手术期管理中需要采取更为谨慎的策略。
在临床实践应用方面,本研究结果具有一定的指导价值。首先,对高龄(>60岁)、合并多种基础疾病、接受造口手术等高危患者,应考虑延长住院观察时间或加强出院后随访。其次,研究表明微创手术可降低UR风险,这为手术方式的选择提供了参考依据。此外,女性患者的保护性效应提示可能存在性别相关的生物学或社会因素值得进一步探讨。
当然,研究也存在一定局限性,首先,纳入的研究间存在显著异质性,特别是在手术方式、并发症定义等关键变量上缺乏统一标准。其次,部分潜在影响因素(如社会经济状况、家庭支持等)未能得到充分评估。此外,某些亚组分析的样本量相对不足,也可能影响相应结果的稳定性。
基于当前研究发现和存在的局限性,未来研究可着重在以下几个方向深入探索:开发针对特定人群(如亚洲患者)的预测模型;开展多中心临床干预研究验证标准化管理路径的效果;探索建立多学科协作的全程管理模式等。总之,这些研究成果为降低CRC术后UR发生率提供了更为可靠的循证医学依据,对改善患者预后和减轻医疗负担具有重要意义。
参考文献:1.Qu, N, et al.BMC Gastroenterology. 2025 Apr;285.
手术是CRC的主要治疗手段,但术后并发症(如肠梗阻、吻合口瘘、手术部位感染等)会显著增加患者出院后发生非计划再入院(Unplanned Readmission, UR)的风险。UR是指患者出院后短期内因相同病情再次住院,通常由出院计划不完善、疾病相关并发症及医疗护理不足等因素引起。研究表明,接受CRC手术的患者31天内UR发生率尤为突出,部分报道高达20.5%。早期UR不仅影响患者健康和生活质量,还会造成高昂的医疗负担,给家庭和社会带来双重负担。
然而,目前关于CRC术后UR的危险因素研究存在诸多不一致的结论。基于上述现状,研究人员开展了一项大规模荟萃分析,旨在评估CRC术后31天内UR的发生率,并识别相关危险因素,为早期识别高危患者和制定有效的预防策略提供有力的证据。
研究一览
研究方法
研究严格遵循PRISMA指南开展。所有研究步骤(包括文献筛选、数据提取及质量评价)均由两位作者独立完成,若存在分歧则通过咨询第三位作者协商解决。截至2025年1月,研究人员对以下数据库进行了系统检索:维普期刊数据库、万方数据、中国知网、中国生物医学文献数据库、PubMed、Embase、Web of Science及Cochrane图书馆。采用RevMan 5.4和Stata 17.0软件进行统计分析,以P值<0.05为差异具有统计学意义。
研究纳入标准包括:研究设计为病例对照研究或队列研究;研究对象为年龄≥18岁、经内镜或病理确诊为CRC并接受手术治疗的患者;研究重点为CRC术后31天内UR的发生率及相关危险因素;研究需提供多变量分析结果,包括再入院危险因素的比值比(OR)及其95%置信区间(CI);仅纳入2000年至今发表的研究,以确保与当前临床实践的相关性。
研究结果
最终纳入15项研究,包含13项队列研究和2项病例对照研究。总样本量为693 917例患者,其中63 906例CRC患者在术后31天内发生UR,共涉及26个潜在危险因素。纳入研究的总体质量从中等到高质量不等。
UR发生率:
纳入的15项研究均分析了CRC术后31天UR发生率。Meta分析显示各研究间存在显著异质性(I2=100%,P<0.001)。采用随机效应模型进行汇总分析显示,总体UR发生率为11.73%(95%CI:9.46%~14.00%)。各研究报告的UR发生率差异较大,最高达20.50%(95%CI:20.11%~20.89%),最低为5.13%(95%CI:3.96%~6.29%)。
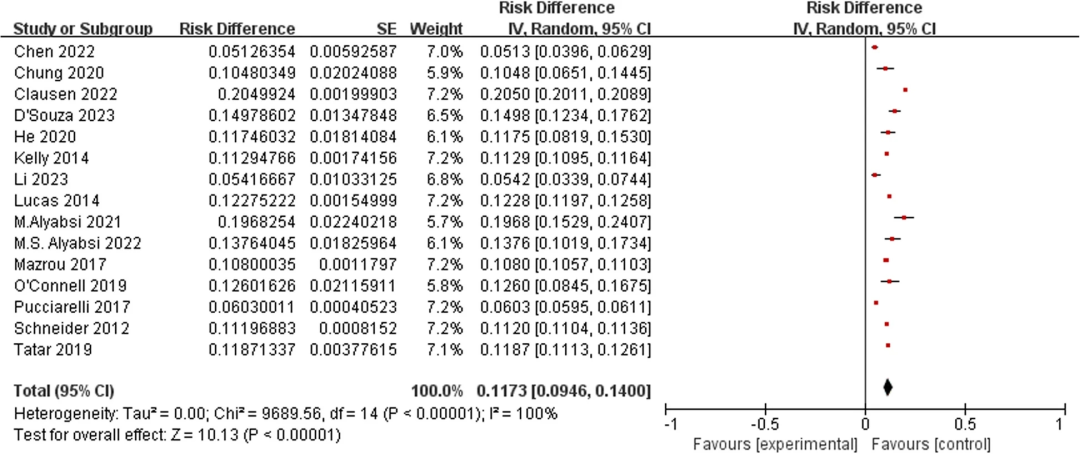
图1. CRC术后31天内UR发生率的森林图
在性别和样本量方面,虽然观察到UR发生率的差异,但无统计学意义(P>0.05)。年龄<60岁患者的发生率为5.67%(95%CI:3.75%~7.60%),而≥60岁患者为11.48%(95%CI:8.92%~14.03%)。男性和女性患者的发生率分别为13.33%(95%CI:10.61%~15.84%)和13.93%(95%CI:11.01%~16.84%)。按样本量分层,≤1000例的研究发生率为12.54%(95%CI:8.77%~16.31%),1000~10000例为8.52%(95%CI:1.92%~15.12%),>10000例为12.01%(95%CI:8.52%~15.50%)
危险因素:
研究确定了多个与CRC术后31天内UR显著相关的危险因素。主要危险因素包括:年龄(OR=1.13,95%CI:1.03~1.25)、术后并发症(OR=1.87,95%CI:1.32~2.65)、TNM分期≥Ⅲ期(OR=2.01,95%CI:1.73~2.33)、肿瘤部位(直肠OR=1.64,95%CI:1.19~2.26)、造口术(OR=1.70,95%CI:1.06~2.71)、Charlson合并症指数(OR=1.27,95%CI:1.21~1.34)、输血(OR=1.24,95%CI:1.09~1.41)、住院时间(OR=1.65,95%CI:1.58~1.72])以及手术方式(OR=1.22,95%CI:1.01~1.47)。女性被确定为保护性因素(OR=0.85,95%CI:0.83~0.87),而肿瘤转移与UR风险无显著相关性(OR=1.0595%,CI:0.77~1.45)。
异质性分析结果显示,年龄、术后并发症、肿瘤部位(直肠)、造口术、复杂性糖尿病、Charlson合并症指数(CCI)、输血及手术方式等变量存在显著异质性(I2>70%),因此采用随机效应模型进行分析。而对于TNM分期≥Ⅲ期(I2=10%,P=0.33)、住院时间(I2=7%,P=0.34)和女性患者(I2=26%,P=0.26)等变量,则采用固定效应模型,结果更为稳定。
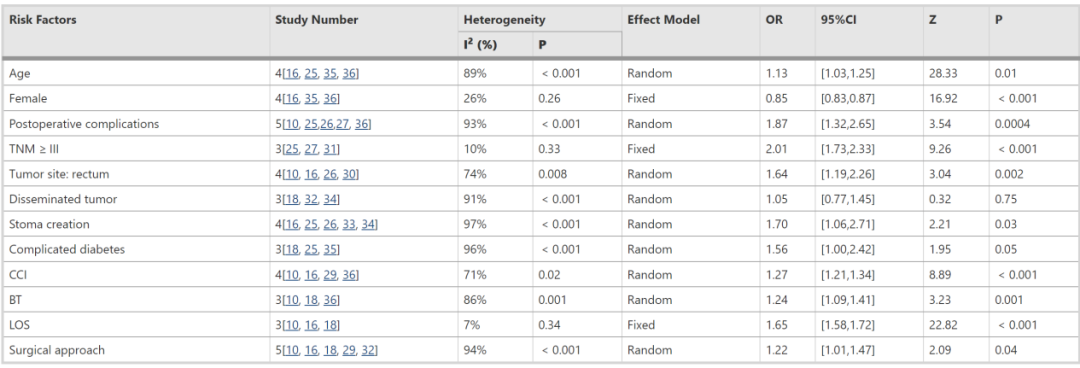
图2. CRC癌术后31天内UR危险因素的异质性检验与Meta分析结果
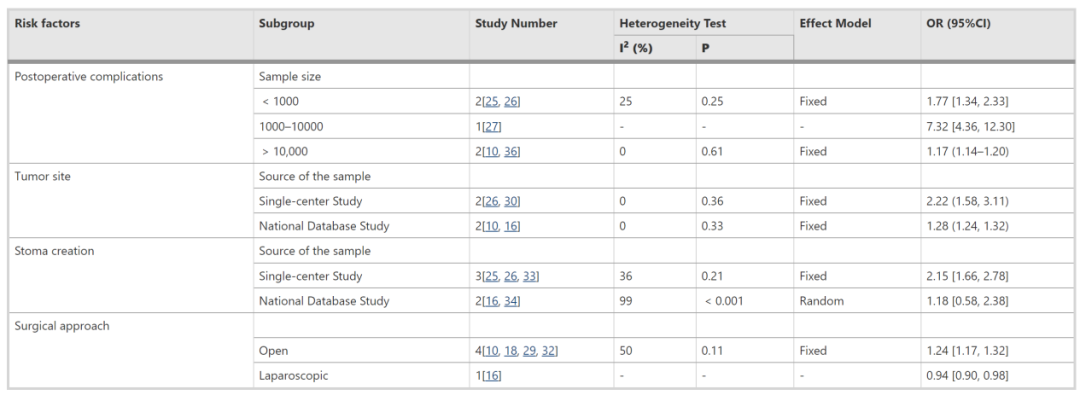
图3. CRC术后31天内UR危险因素的亚组分析结果
小结
这项涵盖了15项研究、近70万例患者的Meta分析,系统评估了CRC术后31天内UR的发生率及相关危险因素。研究结果显示,CRC术后UR总体发生率为11.73%,各研究间存在显著异质性(5.13%~20.50%),这一数据凸显了UR管理在临床实践中的重要性。值得注意的是,UR发生率在不同地区呈现明显差异:大洋洲最高(14.98%),亚洲最低(7.70%),这种地域差异可能反映了医疗资源配置、术后管理水平和患者特征等方面的不同。
研究确定了多个具有统计学意义的危险因素,其中TNM分期≥Ⅲ期(OR=2.01)、术后并发症(OR=1.87)和住院时间延长(OR=1.65)影响较为显著。这些发现为临床风险分层提供了重要依据,提示对于晚期肿瘤患者、术后出现并发症或住院时间较长的患者,应当实施更为严密的监测和随访。值得关注的是,直肠癌患者的UR风险显著高于结肠癌患者,这可能与直肠手术的技术难度更高、解剖位置特殊有关,提示在直肠癌患者的围手术期管理中需要采取更为谨慎的策略。
在临床实践应用方面,本研究结果具有一定的指导价值。首先,对高龄(>60岁)、合并多种基础疾病、接受造口手术等高危患者,应考虑延长住院观察时间或加强出院后随访。其次,研究表明微创手术可降低UR风险,这为手术方式的选择提供了参考依据。此外,女性患者的保护性效应提示可能存在性别相关的生物学或社会因素值得进一步探讨。
当然,研究也存在一定局限性,首先,纳入的研究间存在显著异质性,特别是在手术方式、并发症定义等关键变量上缺乏统一标准。其次,部分潜在影响因素(如社会经济状况、家庭支持等)未能得到充分评估。此外,某些亚组分析的样本量相对不足,也可能影响相应结果的稳定性。
基于当前研究发现和存在的局限性,未来研究可着重在以下几个方向深入探索:开发针对特定人群(如亚洲患者)的预测模型;开展多中心临床干预研究验证标准化管理路径的效果;探索建立多学科协作的全程管理模式等。总之,这些研究成果为降低CRC术后UR发生率提供了更为可靠的循证医学依据,对改善患者预后和减轻医疗负担具有重要意义。
参考文献:1.Qu, N, et al.BMC Gastroenterology. 2025 Apr;285.
- 推荐文章
Nature Medicine丨27万人大数据,瑞典SCREESCO试验证实开展CRC筛查能有效提升早癌检出率
英国获批!Zanidatamab为HER2高表达胆道癌患者带来精准治疗新选择
JCO重磅发表CHANCE2005/CARES-005研究!TACE联合靶免为不可切除HCC治疗带来新希望
Ann Oncol丨CheckMate 649研究5年随访结果:纳武利尤单抗联合化疗一线治疗晚期胃癌患者生存获益持久,安全性可控
心灵驿站丨当医生直面自身健康危机:在恐惧与希望交织中的探寻与顿悟
“瘤瘤”新知丨TP53状态如何左右一碳代谢相关营养素与结直肠癌风险关联的“天平”?
长期使用质子泵抑制剂真的会增加胃腺癌风险吗?近20万人随访26年的大数据给出新答案!
这几类癌症幸存者需警惕!既往肿瘤史成为影响食管鳞癌患者生存的重要因素!
《肿瘤瞭望消化时讯》给大家拜年啦!
除夕献礼!2025消化时讯十大年度热文盘点:致敬过往,共启新章
国产双抗Anbenitamab为HER2阳性胃癌后线治疗带来新希望:Ⅲ期KC-WISE研究的预设中期分析结果
JCO丨可切除及临界可切除胰腺癌围术期VTE发生率达9%,死亡风险翻倍
心灵驿站丨生死无言:一位医生与四代女性的未竟之语
JCO:JCOG0603研究长期随访结果发布,辅助mFOLFOX6未改善结直肠癌肝转移患者OS
岂有此“例”|晚期HCC能否“绝处逢生”?——肝静脉瘤栓+双肺转移患者经治生存14年的启示
JCO重磅:超600万人队列研究提示,年轻人群重度饮酒显著增加早发性胰腺癌风险
年度盘点丨胃肠研途,智领前沿——沈琳教授团队2025学术攻坚实录
系统评价与荟萃分析揭示围手术期免疫联合化疗为可切除胃/胃食管结合部癌患者带来明确获益
心灵驿站丨当医生成为生命重负的承载者:在生死交织中的坚守与思索
秦叔逵教授:2025胰腺癌诊疗进展盘点|2025肝胆胰肿瘤年终盘点暨第2届临床热词发布会
“瘤瘤”新知丨何时“动”起来最有益?研究揭示不同治疗阶段结直肠癌患者进行体力活动的“生存密码”
食管胃结合部腺癌根治术的前瞻性评估:CLAEG研究带来的真实世界见解
1/3的癌症可以预防!这份科学防癌行动清单要收藏丨世界癌症日
STTT丨文天夫教授团队合作取得新进展:仑伐替尼+经肝动脉化疗栓塞+PD-1单抗三联转化治疗可显著提高不可切除HCC转化手术率
mFOLFOXIRI联合帕尼单抗一线治疗不可切除RAS/BRAF野生型转移性结直肠癌:Ⅲ期TRIPLETE研究的最终结果
喜报!爱思唯尔2025年度“中国高被引学者”榜单揭晓,肿瘤领域百余位专家入选
惕这6类“促癌食物”,你可能每天都在吃!
最新研究揭示晚期HCC患者系统治疗模式的演变与生存现状
心灵驿站丨当医生成为临终患者见证者:一场身份交织下的感悟与思索
JCO丨许剑民教授牵头NEOTERIC研究新突破:双免新辅助治疗LARC,pCR率达35.7%!
最新研究显示新辅助放化疗联合手术与术后辅助放化疗在局部晚期食管鳞癌患者中的长期生存结局相当,个体化精准决策是关键
岂有此“例”|警报未解除:一例EOCRC患者根治术后11年罕见复发带来的长期随访启示
早期单发HCC一线治疗再评估:TACE联合放疗的获益人群和最佳时机
国之脊梁,风范永存:沉痛送别中国肿瘤内科学奠基人孙燕院士
ASCO GI现场|HCC术后辅助治疗受挫:KEYNOTE-937研究RFS结果阴性
ASCO GI国际视角|肝癌治疗进展速递:两项研究同证免疫联合方案治疗获益
ASCO GI大咖点评|陈功教授解读BREAKWATER研究:Encorafenib+西妥昔单抗+FOLFIRI方案一线治疗BRAF V600E突变型mCRC结局更优
ASCO GI中国之声|林榕波教授团队:替雷利珠单抗联合多药化疗治疗晚期胃癌的前沿进展
ASCO GI现场直击|国际视角:真实世界研究数据证实肝移植在不可切除结直肠癌肝转移治疗中的潜力
APTNM新分期:肿瘤标志物联合TNM分期,实现肝癌手术预后精准分层
“瘤瘤”新知丨警惕!溃疡性结肠炎伴背景黏膜炎症竟是结直肠癌患者不良预后“警报器”
ASCO GI现场直击|国际视角:精准医疗时代下的MRD检测新进展
ASCO GI中国之声|王峰教授:呋喹替尼联合特瑞普利单抗及SOX一线治疗晚期胃癌的数据更新
ASCO GI中国之声丨崔玖洁医生解读ALTER-PA-001研究:靶免联合一线治疗mPC,ORR达40%!
ASCO GI热评|可切除胃癌全程新辅助治疗显现潜力,聂润聪副主任医师解读CRITICS-Ⅱ研究
首项头对头随机研究揭示ESD vs. TAMIS治疗早期直肠肿瘤,ESD更具综合优势
ASCO GI大咖点评|李恩孝教授解读:两项亚洲研究聚焦免疫联合化疗(GCD)方案,全方位优化晚期BTC治疗策略
ctDNA作为早期临床研究的生物标志物:现状、挑战与未来展望
ASCO GI中国之声|胰腺癌治疗新路径:天肿两项Ⅱ期研究公布CLDN18.2联合疗法新数据
ASCO GI热点追踪|Ⅲ期COMMIT研究证实靶免化三联方案一线治治疗dMMR/MSI-H型mCRC患者,PFS显著优于免疫单药
ASCO GI中国之声|聂润聪副主任医师解读CAPITAL研究:SOX辅助治疗对比S-1改善Ⅱ~Ⅲ期胃癌长期生存
ASCO GI|可切除胃癌新辅助治疗策略探索:化疗序贯放化疗方案综合获益更优
ASCO GI热点追踪丨新方案,新突破:免疫联合PARP抑制剂在DDR突变型转移性胰腺癌中初显潜力
岂有此“例”|新辅助免疫治疗实现pCR:dMMR/MSI-H转移性结直肠癌的突破性病例分享
ASCO GI现场直击|魏嘉教授解读TERRIFIC研究:免疫联合放化疗在局晚期胃癌中显示出疗效获益
