- 首页 > 正文
首项头对头随机研究揭示ESD vs. TAMIS治疗早期直肠肿瘤,ESD更具综合优势
发表时间:2026-03-07 10:00:28
对此,研究人员开展了一项随机对照研究(DSETAMIS-2018研究),首次针对早期直肠肿瘤这一主要适应证,直接比较了ESD与TAMIS的疗效,为这一领域提供了期待已久的随机研究证据。研究结果显示,ESD在早期直肠肿瘤的局部切除治疗中不劣于TAMIS,两种技术均表现出良好的安全性。但与TAMIS相比,ESD具有技术限制更少、手术成功率更高、住院时间更短、总体成本更低以及患者接受度更高等优势。
研究一览
研究方法:本研究是一项随机、开放标签、非劣效性多中心临床研究,旨在比较ESD与TAMIS治疗早期直肠肿瘤的疗效。研究于2019年4月至2023年12月期间在西班牙三所大学附属三级医疗中心开展,采用1:1平行分组设计。
研究人群纳入标准主要包括:年龄>18岁;无不可纠正的凝血功能障碍;病灶为无蒂型或平坦型病变、直径>20 mm、距肛缘3~14 cm、无深部浸润临床证据的早期直肠肿瘤患者。患者按1:1比例随机分配至ESD组或TAMIS组,两组手术操作(经验标准:ESD≥30例、TAMIS≥10例)的医师执行及术后随访方案均标准化。
主要研究终点为术后12个月的局部复发率,次要终点包括技术成功率、整块切除率、R0切除率、手术时间、住院时间、并发症及成本分析等。
研究结果:在185例接受评估的患者中,共有73例完成随机分组(TAMIS组34例,ESD组39例)。随机化后共有3例患者(4.1%)退出研究:TAMIS组1例,ESD组2例。在TAMIS组中,最终有6例患者(18.2%)转为接受ESD:其中3例是由于患者个人意愿,另外3例则是因主刀医生认为其不适合接受TAMIS手术。相反,初始分配至ESD组的患者中,无一例因患者意愿或技术限制需要转为TAMIS治疗。66例患者(90.4%)完成随访。
主要结局结果
在随访期间,共观察到2例局部复发病例,均发生在TAMIS组,并在早期随访(术后6个月内)期间发现。ESD组未观察到任何复发病例。
在意向性治疗(ITT)分析中,12个月的局部复发风险差异为-6.7%;在符合方案集(PP)分析中,该差异为-8.3%(图1)。通过反向Kaplan-Meier法估算,中位随访时间为15.2个月。在评估无复发生存时间时,将未发生复发而死亡视为竞争事件。TAMIS组在6个月和12个月的累积复发率估计值为0.08,而ESD组因未观察到复发事件而无法估计。TAMIS组在6个月和12个月的总生存率估计值分别为100%和95.6%,ESD组在两个时间点的总生存率均为100%(未观察到死亡事件)。各组的Kaplan-Meier生存曲线见图2。
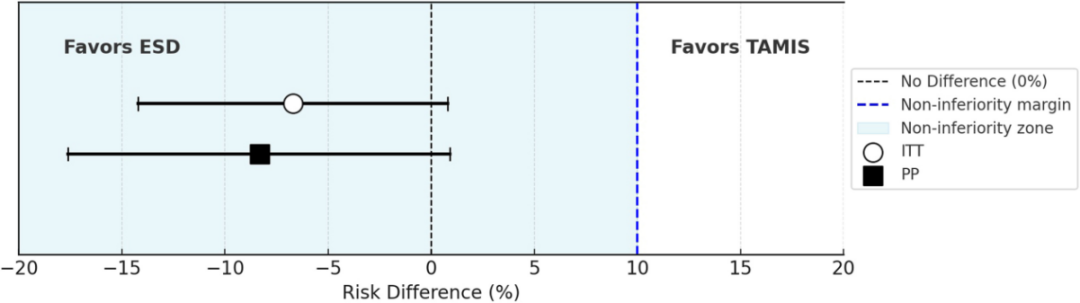
图1. 主要结局指标
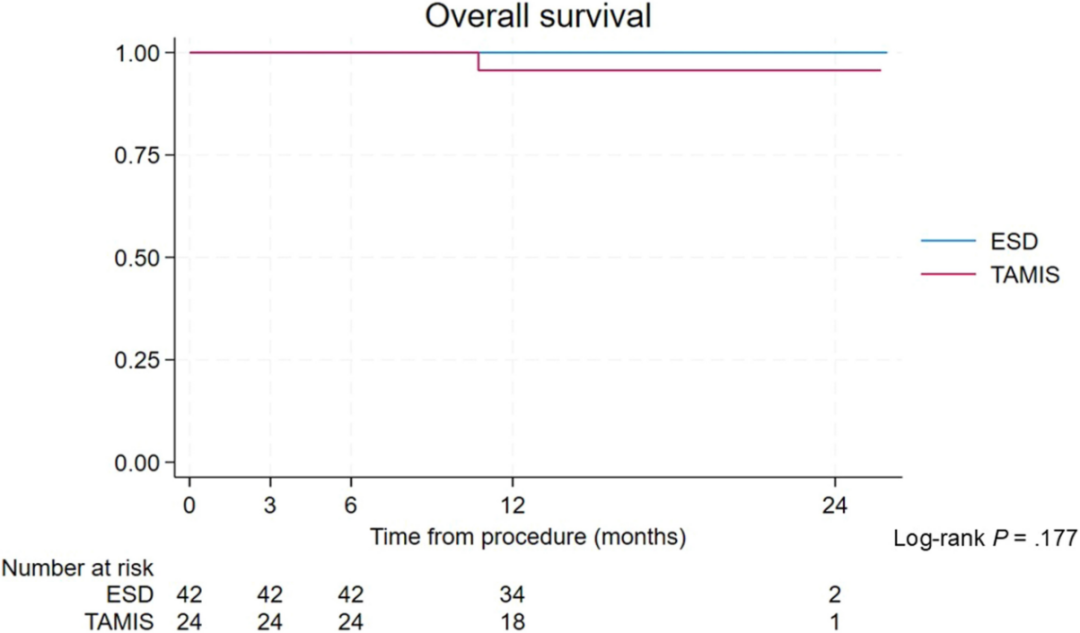
图2. 整体生存曲线
次要结局结果
技术成功率方面,ITT分析中TAMIS组对比ESD组为90.9% vs. 100%(风险差[RD]=9.1%,P=0.1);PP分析中,TAMIS组对比ESD组为88.9% vs. 100%(RD=11.1%,P=0.05)。
整块切除率方面,ITT分析中TAMIS组对比ESD组为97.0% vs. 97.3%(RD=0.3%,P=1.0);PP分析中TAMIS组对比ESD组为96.3% vs. 97.7%(RD=1.4%,P=1.0)。
R0切除率方面,ITT分析中TAMIS组对比ESD组为72.7% vs. 81.1%(RD=8.4%,P=0.57);PP分析中TAMIS组对比ESD组为66.7% vs. 83.7%(RD=17.1%,P=0.14)。
手术时间(分钟)方面,ITT分析中TAMIS组对比ESD组为110 vs. 132(P=0.1);PP分析中TAMIS组对比ESD组为110 vs. 140(P=0.02)。
住院时间(天)方面,ITT分析中TAMIS组对比ESD组为2 vs. 1(P<0.001);PP分析中TAMIS组对比ESD组为2 vs. 1(P<0.001)。
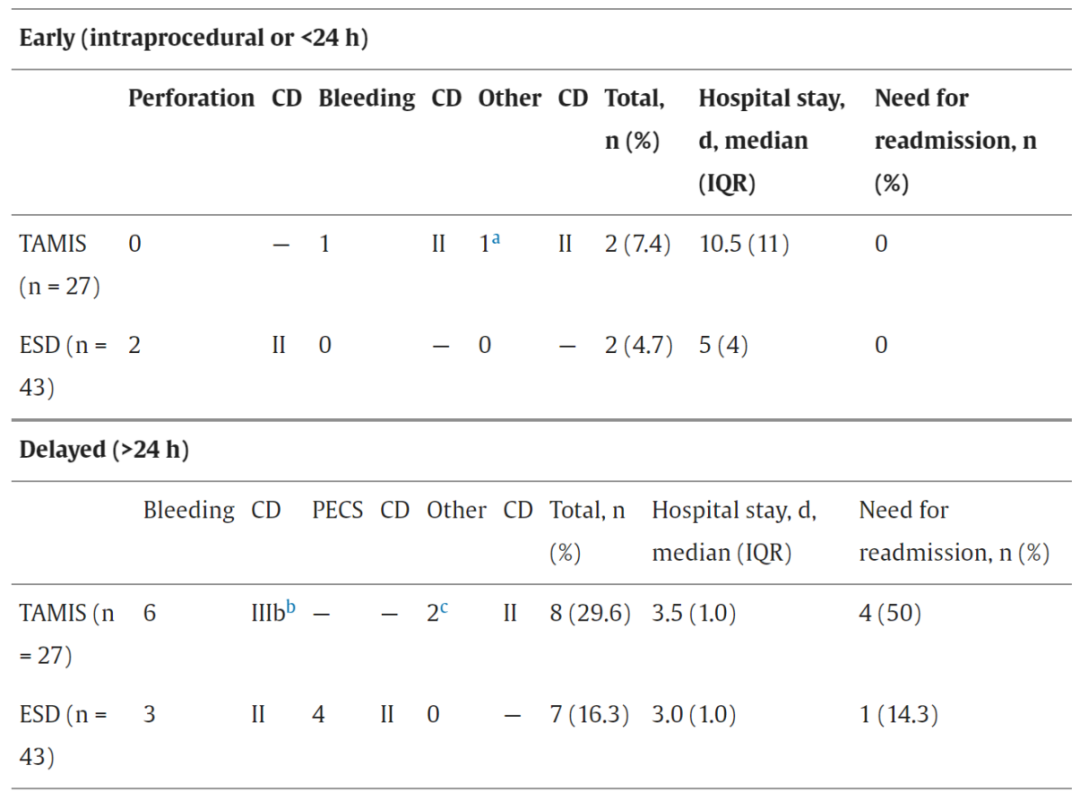
早期并发症发生率方面,ITT分析中TAMIS组对比ESD组发生率为6.1% vs. 5.4%(RD=-0.7%,P=1.0);PP分析中TAMIS组对比ESD组为7.4% vs. 4.7%(RD=-2.7%,P=0.5)。在TAMIS组中,记录了2例早期并发症:1例出血和1例脓肿,两者均被分类为Clavien-Dindo Ⅱ级。这些并发症显著延长了住院时间,中位住院时长为10.5天。在ESD组中,早期并发症包括2例术中穿孔,导致住院时间延长9天。所有记录的并发症均无需介入放射学或额外手术治疗。
晚期并发症发生率方面,ITT分析中TAMIS组对比ESD组为24.2% vs. 18.9%(RD=-5.3%,P=0.8);PP分析中TAMIS组对比ESD组为29.6% vs. 16.3%(RD=-13.4%,P=0.2)。TAMIS组报告了6例出血,其中2例需要紧急内镜干预(CD Ⅲb级)。此外,还记录了1例高血压危象和1例发热。在全部8例晚期并发症中,有4例(50%)需要再次入院。晚期并发症相关的中位住院时长为3.5天。ESD组报告了4例电凝术后综合征和3例出血,均分类为CDⅠ~Ⅱ级。在全部7例晚期并发症中,仅1例(14.3%)需要再次入院。该组晚期并发症相关的中位住院时长为3天(表1、2)。
表1. 次要目标的汇总结果
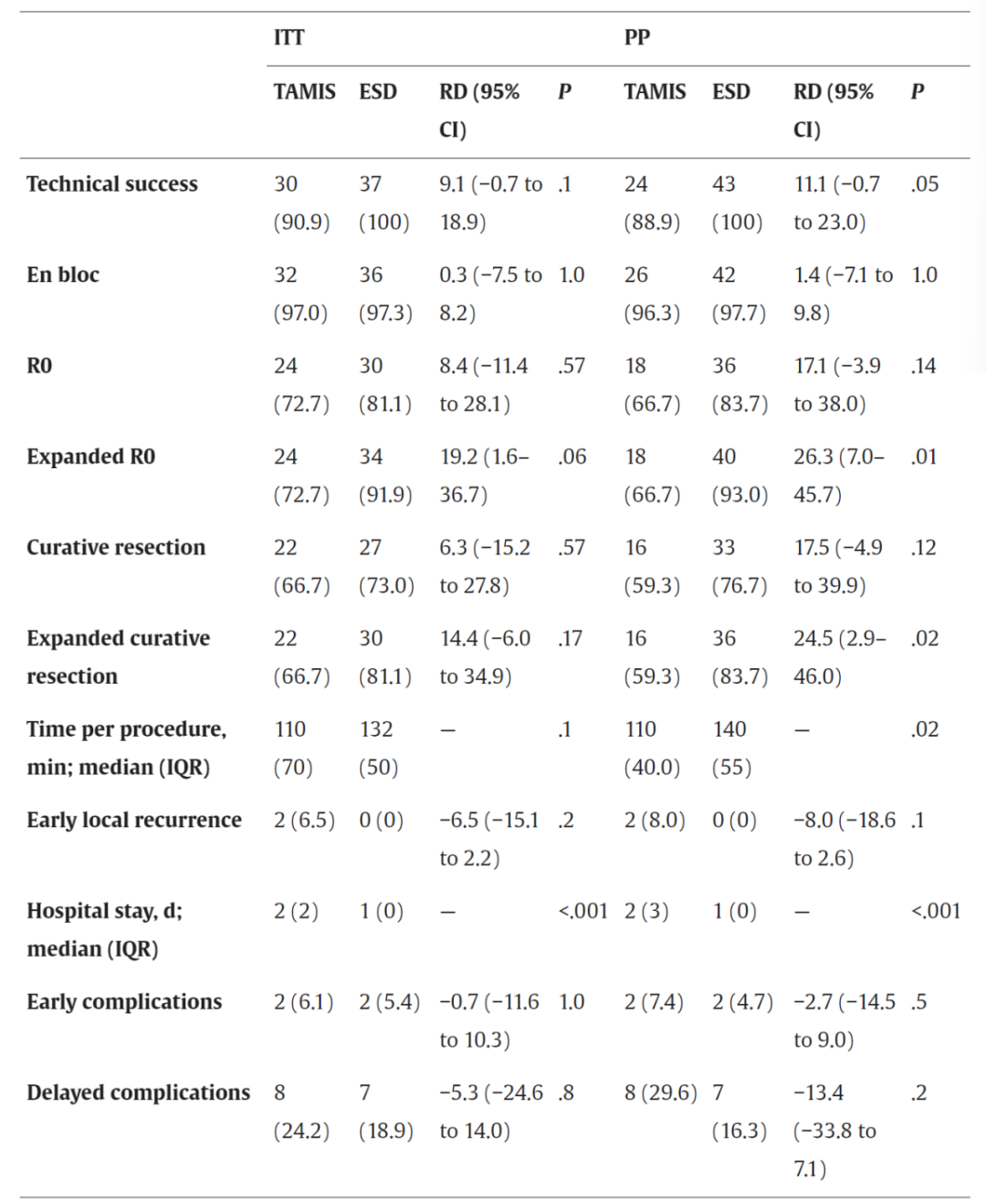
表2. 并发症汇总结果
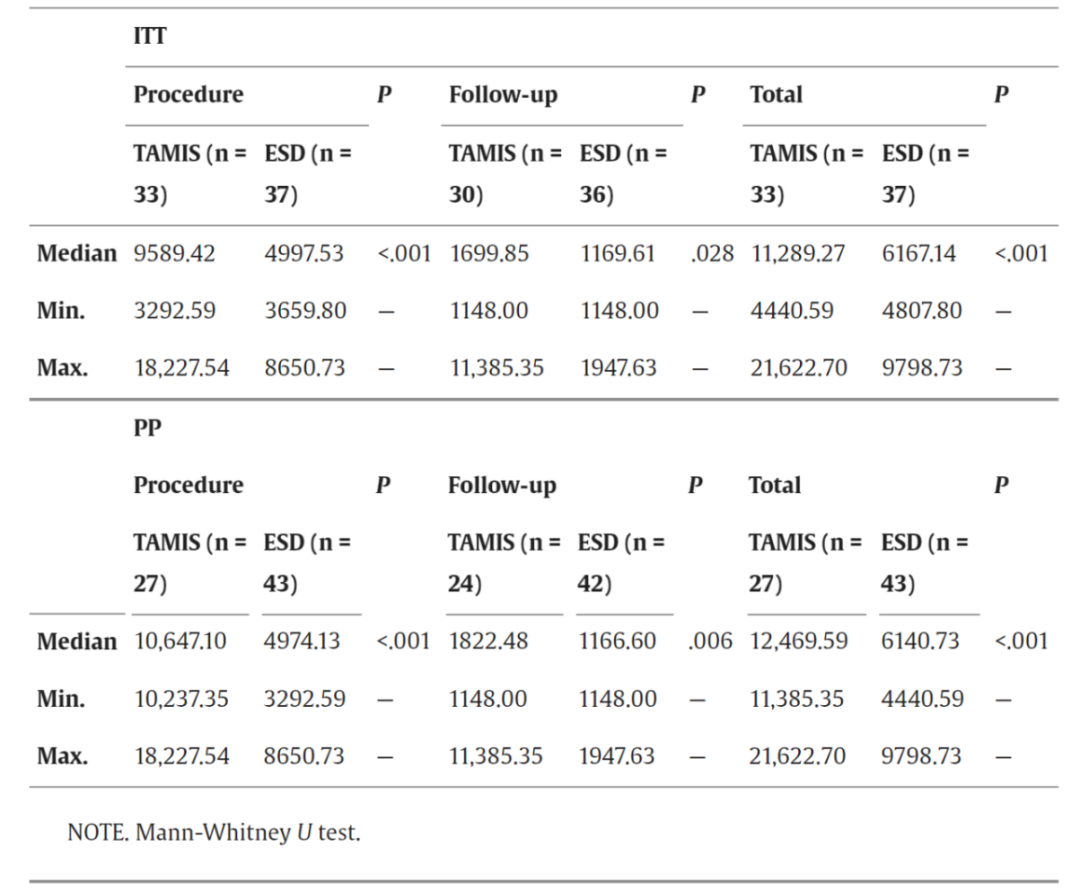
成本分析方面,表3展示了ITT和PP人群的直接成本分析结果。结果显示,无论以何种分析集计算,ESD的中位数手术成本均显著低于TAMIS(ITT分析:4997.53欧元 vs. 9589.42欧元;PP分析:4974.13欧元 vs. 10 647.10欧元)。ESD的中位随访成本同样具有优势(ITT分析:1169.61欧元 vs. 1699.85欧元;PP分析:1166.60欧元 vs. 1822.48欧元)。因此,ESD的中位总支出明显更低(ITT分析:6167.14欧元 vs. 11 289.27欧元;PP分析:6140.73欧元 vs. 12 469.59欧元)。在ITT分析和PP分析中,TAMIS的总成本分别比ESD高出83.1%和103.1%。
表3. 成本分析结果
研究结论:总之,基于术后12个月的复发率,ESD在早期直肠肿瘤的局部切除治疗中不劣于TAMIS。两种技术均表现出良好的安全性。与TAMIS相比,ESD具有技术限制更少、手术成功率更高、住院时间更短、总体成本更低以及患者接受度更高等优势。这些结论需结合本研究设计的特定背景进行解读,尤其是较宽的非劣效界值以及对次要结局未进行多重比较校正。有必要开展进一步研究以证实上述发现。
小结
本研究作为首个直接比较ESD与TAMIS治疗直肠肿瘤的随机对照研究,证实了ESD在12个月复发率上不劣于TAMIS,且ESD组在随访期间未观察到复发。此外,研究显示,ESD在技术成功率(100%)、住院时间(更短)、患者接受度(更高)及经济成本(几乎减半)等方面均优于TAMIS。尽管两种术式总体安全性良好,但TAMIS的晚期并发症发生率更高且更严重。此外,在采用更符合当前指南的“扩展”R0标准(即切缘无肿瘤即可)后,ESD的完全切除率和治愈性切除率均显著高于TAMIS。值得注意的是,研究设计(如较宽的非劣效界值、小样本量、未设盲法)要求对结果解读保持谨慎,但正在进行的其他研究初步支持了本结论。综合来看,对于符合条件的直肠肿瘤,ESD展现出不劣于甚至可能优于TAMIS的疗效,同时在微创性、患者偏好和卫生经济学方面具有明显优势,值得在临床决策中优先考虑。
参考文献
1. Jacques J, et al. Gastroenterology. 2026 Jan;170(1):14-16.2. de Frutos Rosa D, et al. Gastroenterology. 2026 Jan;170(1):161-173.
- 推荐文章
