- 首页 > 正文
食管胃结合部腺癌根治术的前瞻性评估:CLAEG研究带来的真实世界见解
发表时间:2026-03-07 11:49:01
在此背景下,中国学者开展了一项迄今规模最大的、基于Siewert分型对AEG进行分层的前瞻性注册登记研究——食管胃结合部腺癌中国联盟研究(CLAEG研究)。该研究旨在分析接受根治性切除术的AEG患者在多中心大样本队列中的淋巴结转移分布模式,并评估不同手术策略相关的短期手术结局。研究同时对全胃切除术与近端胃切除术、腹腔镜切除术与开腹切除术的安全性和有效性进行了比较。近期,该研究结果发表于国际顶尖胃肠肝病学期刊Gut,引起业界广泛关注,为临床实践中实现AEG手术的标准化与个体化提供了实用框架。

研究亮点抢先看
CLAEG研究结果支持优先进行腹部淋巴结清扫,而纵隔淋巴结清扫则应限于影像学检查提示可疑转移的病例。
建议基于风险评估选择胃切除类型,对于大多数Siewert Ⅱ/Ⅲ型病例推荐采用全胃切除术。
研究表明,新辅助治疗可能有助于减少淋巴结清扫范围,降低手术并发症发生率。
研究一览
研究方法:CLAEG研究是一项在中国44家高手术量中心开展的多中心、前瞻性、真实世界队列登记研究。2022年1月至2024年12月期间,确诊为AEG的患者若满足以下条件可入组:(1)肿瘤中心位于食管胃结合部(EGJ)上下5 cm内,且分类为Ⅰ型、Ⅱ型、Ⅲ型,分类经术前胃镜和术后标本检查确认;(2)术前经组织学检查确诊为腺癌;(3)经术前评估,无论是否接受新辅助治疗,肿瘤均可通过根治性手术(R0)切除;(4)患者签署书面知情同意书,同意数据使用。同时,排除术中探查发现存在转移或肿瘤不可切除、术后病理诊断为非腺癌、患者撤回知情同意书。研究前瞻性收集患者人口学资料、详细病理特征(Siewert分型、TNM分期等)及治疗相关信息(手术方式、切缘、手术结局等)等数据。
研究主要终点是淋巴结转移率,重点关注纵隔与腹部淋巴结站点特异性转移分布,以指导手术清扫范围。次要终点包括手术时间、出血量、术后恢复及并发症等围手术期指标。统计分析使用SPSS和R软件,采用t检验、卡方检验等方法评估组间差异,计算各站淋巴结转移率并进行风险分层。所有检验均为双侧,P<0.05视为有统计学意义。
研究结果:2022年1月1日至2024年12月31日期间,最终共有2044例患者被纳入分析。分析显示,69.5%的患者年龄>60岁,男女比例为5:1。根据Siewert分型,Ⅰ型41例(2.0%),Ⅱ型1321例(64.6%),Ⅲ型682例(33.4%)。肿瘤侵犯食管的平均长度为0.8 cm±0.9 cm。
术前治疗方面,27.5%的患者接受了新辅助化疗,仅0.6%接受新辅助放疗。在接受新辅助治疗的患者中,52例(占该组9.4%)达到病理完全缓解(pCR)。新辅助治疗后的病理分期分布如下:ypTis期5例(0.9%),ypT1期55例(10.0%),ypT2期74例(13.4%),ypT3期268例(48.1%),ypT4a期87例(15.8%),ypT4b期10例(1.8%)。而未接受新辅助治疗、直接手术的患者,其病理分期为:Tis期7例(0.5%),T2期206例(14.0%),T3期202例(13.7%),T4a期290例(19.7%),T4b期27例(1.8%)。
食管切缘阳性者68例(3.3%),远端切缘阳性者25例(1.2%)。肿瘤分化程度:高分化111例(5.4%),中分化737例(36.1%),低分化1094例(53.5%)。1344例患者检测了HER2状态,其中阳性324例(24.1%)。术后并发症发生率为16.6%,且值得注意的是,围手术期无死亡病例。
综上,这些数据勾勒出CLAEG队列的基线特征:以老年男性为主,肿瘤以Siewert Ⅱ型和Ⅲ型居多,分化程度中等至较差,围手术期安全性可接受。
淋巴结转移率与分布模式
在整个队列中,无论是否接受新辅助治疗,淋巴结阳性率最低的站点为:第19站(0.38%)、第20站(0.22%)、第110站(0.76%)、第111站(0.16%)及第112站(0.16%)。在552例根据术者判断接受下纵隔淋巴结清扫的患者中,其淋巴结阳性率显著低于腹部淋巴结。
如图1所示,整个队列的淋巴结分布模式显示:第1类(高转移风险)淋巴结包括第1、2、3、4、7、8a、9和11p站;第2类(中转移风险)包括第5、11d和12a站;第3类(低转移风险)包括第6、19、20、110、111和112站。

图1. 全体入组患者腹部及纵隔淋巴结转移发生率
根据新辅助治疗状态进行分层分析后(表1),观察到分布模式发生显著变化。为进一步明确淋巴结转移模式,研究根据Siewert分型(表2)、切除范围(表3)和手术方式(表4)进行了亚组分析。在接受新辅助治疗的患者中,第1类淋巴结仅限于第1、2、3、7和8a站,而第2类淋巴结范围扩大至第4、5、9和11p站,第3类淋巴结则包括第6、11d、12a、19、20、110、111和112站。相比之下,未接受新辅助治疗直接手术的患者,其淋巴结分布与整体队列相似。值得注意的是,接受新辅助治疗的患者总体淋巴结转移率更低,尤其在第1类淋巴结中(除第8a和11p站外),这支持了新辅助治疗的降期效应。
表1. 各站淋巴结转移率比较
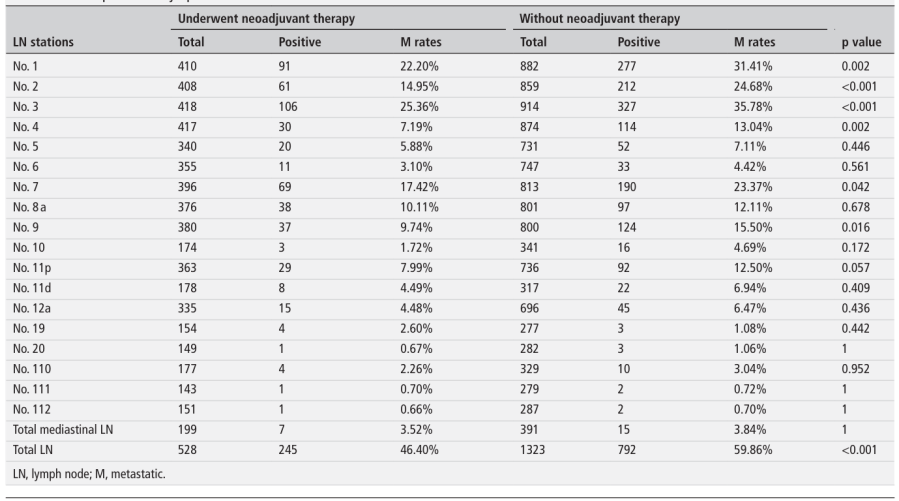
表2. 按Siewert分型统计的各站淋巴结转移率对比
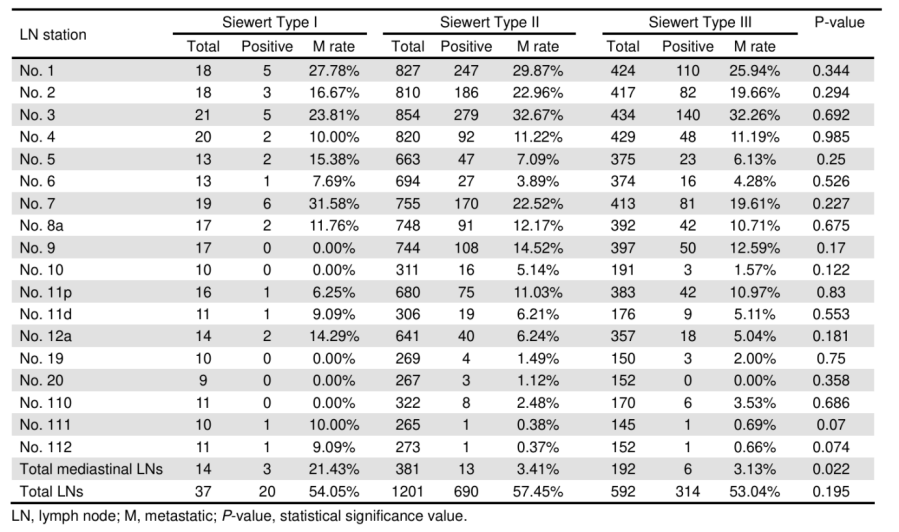
表3. 按切除范围分组的各站淋巴结转移率比较
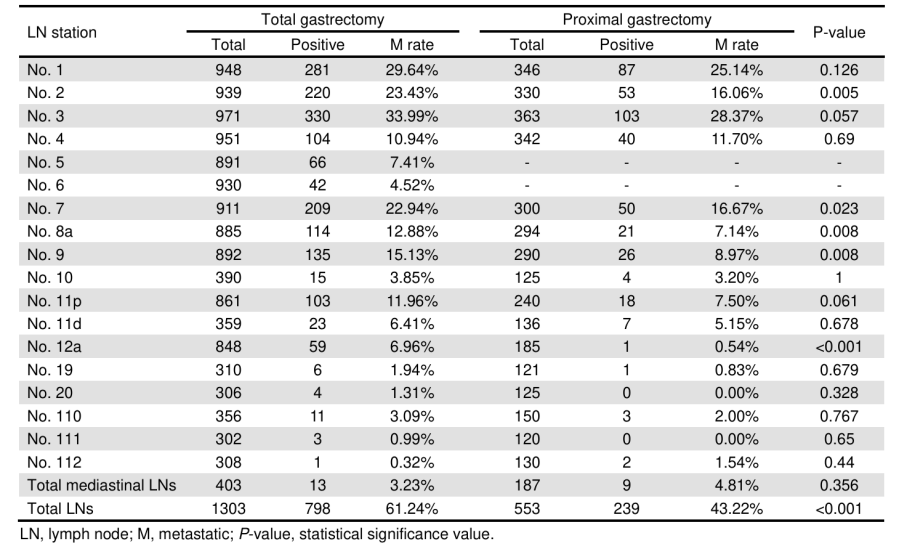
表4. 不同手术入路对各站淋巴结转移率的比较
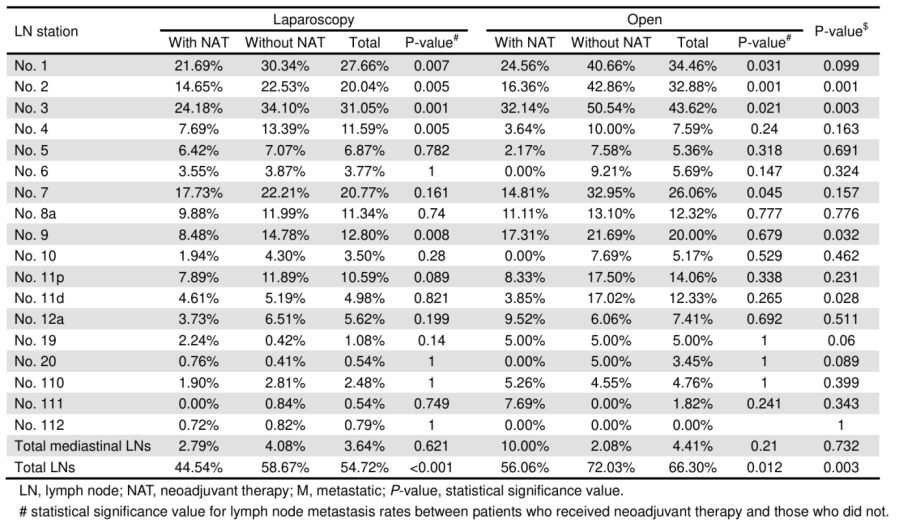
总体而言,研究结果表明腹部淋巴结是AEG最主要的转移部位,而新辅助治疗通过显著的降期作用改变了淋巴结转移的分布模式。
手术结果
在2044例患者中,610例接受了近端胃切除术,1434例接受了全胃切除术。数据显示,BMI≥24 kg/m²(45.2% vs. 37.1%)以及肿瘤被归类为Siewert Ⅰ型(2.5% vs. 1.8%)或Ⅱ型(72.3% vs. 61.4%)的患者更可能接受近端胃切除术。这些患者的T分期和N分期通常更低,淋巴结转移率也更低,尤其是在第7、8和9站淋巴结。
在胃切除方式方面,对比近端胃切除术,全胃切除术整体具有安全性更优、淋巴结清扫更彻底的优势。结果显示,全胃切除组与近端胃切除组在术中出血量、首次排气时间和住院时长方面无显著差异,且两组均未观察到围手术期死亡。然而,全胃切除术的并发症发生率显著更低(14.8% vs. 21.0%,P=0.001),肺炎、胸腔积液和切口感染在近端胃切除术后更为常见。全胃切除术的手术时间略长(251.4±85.7 vs. 236.4±82.6分钟,P<0.001),但其清扫的腹部淋巴结数量更多(35.1±15.7 vs. 25.7±11.5枚),反映出更彻底的淋巴结清扫。
在手术入路方面,对比开腹手术,腹腔镜手术具有安全性相当且患者术后恢复更快的特点。整个队列中1847例患者接受了腹腔镜手术,197例接受了开腹手术。腹腔镜中转开腹手术的比率为4.1%,主要原因是肿瘤体积大或疾病分期晚。尽管腹腔镜手术的手术时间(241.8 vs. 232.1分钟)和消化道重建时间(57.9 vs. 52.9分钟)更长,但这些差异无统计学意义。两组的术后并发症发生率也相当(16.5% vs. 17.3%)。重要的是,接受腹腔镜治疗的患者恢复更快,首次排气时间、恢复经口进食时间和出院时间均显著缩短。
研究结论:CLAEG研究显示,对于AEG患者应在新辅助治疗的基础上优先实施腹腔淋巴结清扫,并结合全胃切除术及腹腔镜手术,以实现更优的短期预后。
小结
CLAEG研究作为一项大型前瞻性多中心注册研究,为优化AEG的手术策略提供了真实世界证据。腹部淋巴结清扫应仍作为标准术式,而纵隔清扫应仅限于影像学检查怀疑有病变的患者。新辅助治疗显示出降期效果,这支持对接受治疗的患者采取更具选择性的淋巴结清扫术。对于Siewert Ⅱ型和Ⅲ型肿瘤,全胃切除术可实现更佳的淋巴结清扫效果且并发症发生率更低,而近端胃切除术或许仅适用于经过严格筛选的Siewert Ⅰ型病例。腹腔镜切除术安全可靠且能促进患者更快康复,支持其在手术量大的中心应用。总体而言,这些研究结果为实施基于风险分层的AEG个体化手术方案提供了重要依据。
参考文献
Zheng J, et al. Gut. 2026 Jan 29:gutjnl-2025-337393.- 推荐文章
