- 首页 > 正文
岂有此“例”|晚期HCC能否“绝处逢生”?——肝静脉瘤栓+双肺转移患者经治生存14年的启示
发表时间:2026-03-07 12:28:17
编者按
肝细胞癌(HCC)是全球最常见且最具致命性的恶性肿瘤之一,每年约有78万人死于肝癌,其中半数病例发生在中国。尽管诊疗技术不断进步,HCC的5年生存率仍仅约12.5%,且超过80%的中国患者在确诊时已丧失手术机会。经导管动脉化疗栓塞(TACE)作为非手术治疗的核心手段,已获得多部指南的明确推荐。HCC合并肝静脉瘤栓(HVTT)虽仅占5.4%,但肺转移发生率高达31.3%,合并HVTT或肺转移的HCC的治疗仍是临床面临的严峻挑战。本期《岂有此“例”》栏目报道一例老年HCC罕见病例:影像学显示肝静脉受侵伴双肺弥漫性粟粒样转移。通过TACE联合索拉非尼的个体化综合治疗,该患者实现病灶完全缓解并获长期生存,为晚期HCC的治疗提供了新的临床思路与实践参考。
病例再现
1.患者信息
基本信息:患者,男性,70岁,确诊为晚期HCC,有慢性乙型肝炎病毒(HBV)感染史,至医院介入放射科就诊。
临床表现:2011年,患者于体检CT扫描中发现肝脏占位性病变,考虑恶性。当时伴有明显腹胀、腹痛,进食受限。
诊断评估:影像学检查显示肿瘤位于肝第Ⅶ、Ⅷ段,大小约14×12×10 cm。甲胎蛋白(AFP)为2107 ng/ml,右支肝静脉内可见HVTT。双肺可见多发弥漫性结节。BCLC分期为C期。肝脏穿刺病理活检确诊为HCC(图1,图2)。
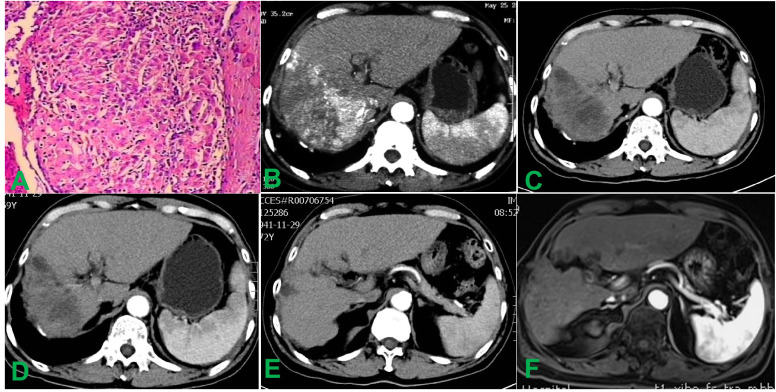
图1. 治疗前后的组织病理学及腹部影像学检查结果。(A)活检标本的组织病理学分析证实为HCC。(B)术前增强CT示右肝叶内有一14.0×12.0 cm的肿块,伴有右肝HVTT。(C)术后4周增强CT示病灶内明显低密度,肿瘤缩小至10.0×6.0 cm,强化基本消失。(D)术后12周增强CT示肝脏肿瘤无强化,符合完全坏死,肿瘤缩小至9.3×5.7 cm。(E)术后3年随访影像示肝内肿瘤及瘤栓几乎完全消退,仅存少量无强化组织。(F)术后10年增强MRI证实肝内病灶持续稳定,无新发或复发。
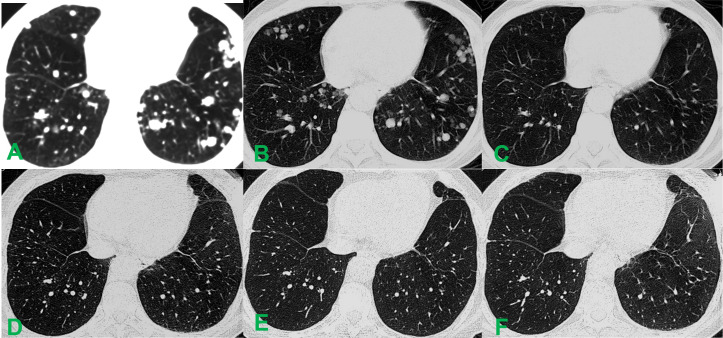
图2. 术前术后胸部CT影像对比。(A)术前肺部CT显示双肺弥漫性转移灶(>20个),最大病灶直径约1.5 cm。(B)术后4周,肺部转移灶的数量和体积均减少,最大结节直径约1.0 cm。(C)术后12周,弥漫性转移结节完全消失。(D)术后3年随访平扫CT未见新发病灶。(E)术后5年肺部CT显示病情持续缓解。(F)术后10年随访CT示影像学稳定,无新发或复发。
2.治疗干预
在TACE过程中,采用Seldinger法穿刺右股动脉,置入5F-RH导管至肝右动脉,行常规腹腔动脉及肝总动脉造影。结果显示肝右动脉增粗、血管增多,动脉期肿瘤染色丰富,并可见中晚期肝静脉瘤栓的条带状染色(图3A)。将导管超选至肝右动脉分支,将rAd-p53(5×1012 VP)溶于30 ml生理盐水后,与200 mg粒径350–560 μm的明胶海绵微粒(GSMs)混合。在透视引导下,将上述混合物缓慢栓塞至肿瘤靶动脉。造影剂停滞流动后,暂停2分钟再次造影,确认肿瘤染色完全消失后停止栓塞(图3B)。术中,患者出现轻微胃部疼痛,经静脉注射10 mg地佐辛后完全缓解。术后6小时出现发热,持续10天,最高体温39.1℃,经对症处理后体温渐降至正常。予保肝、支持治疗,术后10天出院。TACE术后第3天开始口服索拉非尼(200 mg/片),初始剂量为400 mg、每日两次。
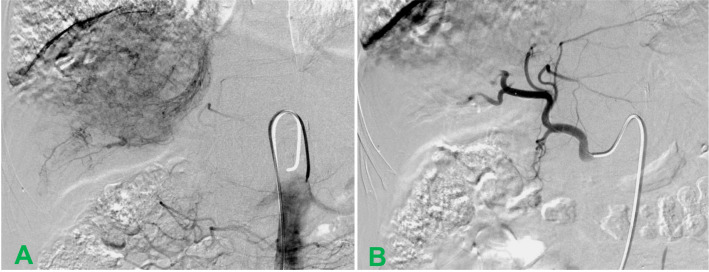
图3. TACE术中肝动脉造影图像。(A)介入治疗期间,动脉造影显示肿瘤和HVTT明显染色;(B)介入治疗后,肝右动脉分支截断,肿瘤染色完全消失。
3.后续随访和治疗结果
TACE治疗后,患者进入标准化随访流程,以监测治疗反应并管理不良事件。术后前6个月每4~6周评估一次,之后每3个月一次至术后2年,随后根据病情稳定性每6~12个月随访一次。随访内容包括:1)临床评估:症状及索拉非尼相关不良事件(按CTCAE v4.0分级);2)实验室检查:血常规、肝肾功能及血清AFP,以监测生化反应和器官功能;3)影像学评估:胸部平扫CT、上腹部增强CT或MRI。肿瘤反应根据改良的实体瘤疗效评价标准(mRECIST)进行评估。
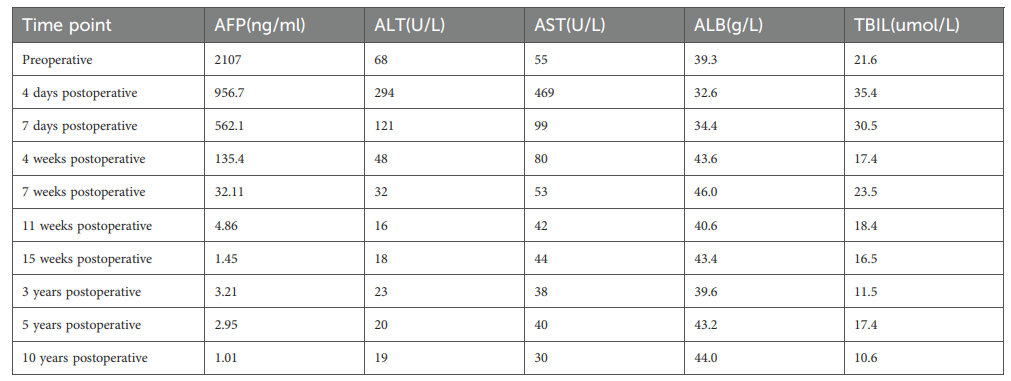
治疗后第4天和第7天AFP、白蛋白(ALB)、丙氨酸氨基转移酶(ALT)、天冬氨酸氨基转移酶(AST)和总胆红素(TBIL)水平的连续变化见表1。治疗4周后增强CT示病灶呈弥漫低密度,肺内多发粟粒样转移结节轻度缩小(图1C,图2B)。至第12周,肝脏肿瘤完全坏死、体积缩小约80%,肺转移灶基本消退(图1D,图2C)。后续影像证实肺转移灶完全消失,肝内病灶及瘤栓逐渐消退,最终达完全缓解。
表1. 治疗前后AFP和肝功能指标的变化
索拉非尼剂量根据疗效与耐受性动态调整。初始剂量为400 mg、每日两次(800 mg/日),维持至2016年。主要不良事件为3级皮疹,出现于治疗早期,持续约8周,经支持治疗后控制,无需停药。2016年,在持续完全缓解数年后,经多学科讨论,为优化长期耐受性与生活质量,将剂量减至400 mg、每日一次(400 mg/日)。此次调整旨在优化长期依从性和生活质量,同时在深度缓解状态下保持疗效。2020年6月,在持续用药逾9年且病情持续缓解后,最终停用索拉非尼。2021年末次影像学随访时患者仍存活。其后定期电话随访(截至2025年)确认患者持续生存。自初诊起,患者总生存期已逾14年(图4)。
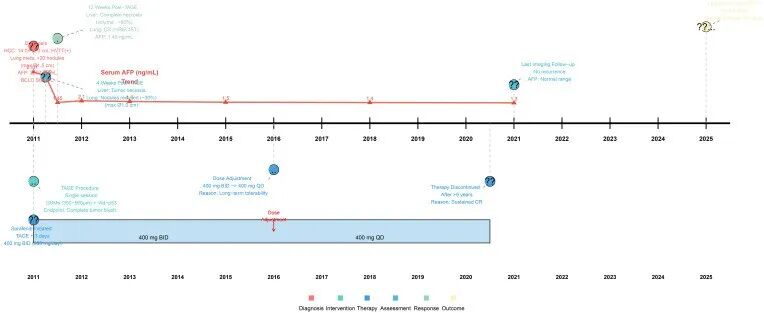
图4. 临床治疗及主要结局时间轴
4.病例总结与分析
恶性肿瘤发生机制复杂,过度依赖单一治疗模式易导致失败。因此,联合不同作用机制的多模式治疗仍是晚期HCC的重要策略。这种综合治疗模式可能代表着HCC治疗发展历程中一个不可或缺且持续的阶段。本病例中,TACE联合索拉非尼取得了显著疗效:仅一次介入治疗,不仅有效控制了原发性肝肿瘤及其相关静脉瘤栓,双肺弥漫性转移灶亦逐步消退直至完全消失。患者获得长期生存且生活质量良好。尽管抗肿瘤免疫的具体机制尚未完全阐明,本案例为晚期HCC的治疗提供了有价值的临床参考,并为战胜这一难治性恶性肿瘤带来了新的希望。
参考文献:Guangsheng Z, et al. Front Oncol. 2026 Jan 7;15:1693092.
- 推荐文章
