- 首页 > 正文
这几类癌症幸存者需警惕!既往肿瘤史成为影响食管鳞癌患者生存的重要因素!
发表时间:2026-03-07 13:10:50
食管癌是全球范围内致死率最高的恶性肿瘤之一,患者五年生存率极少超过30%。尽管既往癌症病史在多种癌症中已有研究,但其对食管癌预后影响的证据仍较有限且结论不一。一项分析报告显示,有既往癌症病史的患者与无既往癌症病史的患者生存率相当,且大多数死亡归因于食管癌本身而非既往肿瘤。然而,该研究主要基于以腺癌为主的西方患者队列,而腺癌在流行病学、危险因素及生物学行为方面与鳞状细胞癌存在显著差异。在以鳞状细胞癌为主的亚洲地区,关于癌症病史对食管癌预后影响的数据十分匮乏。
鉴于上述研究空白,阐明癌症病史对亚洲食管鳞状细胞癌(ESCC)患者预后的影响具有重要的临床意义。此外,了解不同既往癌症病史类型及潜伏期如何影响患者结局,可为优化监测策略、改善疾病管理提供循证依据。
在此背景下,研究人员开展了一项全国性多中心研究,旨在评估ESCC患者中癌症病史与总生存期(OS)及食管癌特异性死亡率(ECSM)之间的关联,并探讨不同既往癌症病史类型及潜伏期所带来的差异性影响。研究结果显示,既往癌症病史是ESCC的独立不良预后因素,其中存在胃癌、头颈部癌和肺癌病史的患者预后最差。
研究方法
本研究为一项回顾性多中心队列研究,纳入2005~2017年间在韩国19家三级医院新确诊的ESCC患者。随访于2017年完成,数据于2025年8月进行再分析。排除标准包括:非鳞状组织学类型(如腺癌)、既往癌症确诊后6个月内发现食管癌、多原发癌病史以及血液系统恶性肿瘤。暴露因素包括:ESCC确诊前的癌症病史,按癌症类型和潜伏期进行分层(≤5年 vs. >5年)。研究主要结局指标为OS,次要结局指标为ECSM。在调整临床病理学及治疗相关变量后,估算风险比(HRs)和病因特异性风险比(CSHRs)。研究采用基于倾向评分调整的Cox回归模型和竞争风险回归模型,并按既往癌症类型和潜伏期进行亚组分析。
研究结果
研究共纳入5557例ESCC患者,其中368例(6.6%)有既往癌症病史。与无既往癌症病史的患者(平均年龄为64.6岁)相比,有既往癌症病史的患者年龄更大(平均年龄为67.3岁)。两组患者的肿瘤位置存在差异:无既往癌症病史者以食管下段肿瘤为主(44.3%),而有既往癌症病史者以食管中段最为常见(41.3%)。两组患者的肿瘤均以中分化(Ⅱ级)为主。有既往癌症病史的患者中Ⅰ期疾病更为常见(38.9% vs. 31.0%,P=0.02),而无既往癌症病史的患者中,Ⅱ~Ⅳ期疾病更为常见。在治疗方式上,有既往癌症病史的患者接受内镜下切除术的比例显著更高(14.7% vs. 4.9%,P<0.001),而单纯手术(20.9% vs. 32.2%,P<0.001)和同步放化疗(37.0% vs. 24.9%,P<0.001)的使用率较低。最常见的既往癌症类型依次为胃癌(32.1%)、头颈部癌(19.3%)、结直肠癌(12.5%)、肺癌(7.9%)和肝癌(7.6%)。
生存分析:既往癌症病史与更差预后独立相关
生存分析显示,有既往癌症病史的患者,其OS和ECSM均劣于无既往癌症病史者(图1)。无既往癌症病史患者的中位OS为4.25年,而有既往癌症病史者仅为3.58年(对数秩检验P值=0.04)。在ECSM方面,无既往癌症病史组3年累积发病率为4.98%,而有既往癌症病史组则升至8.35%。
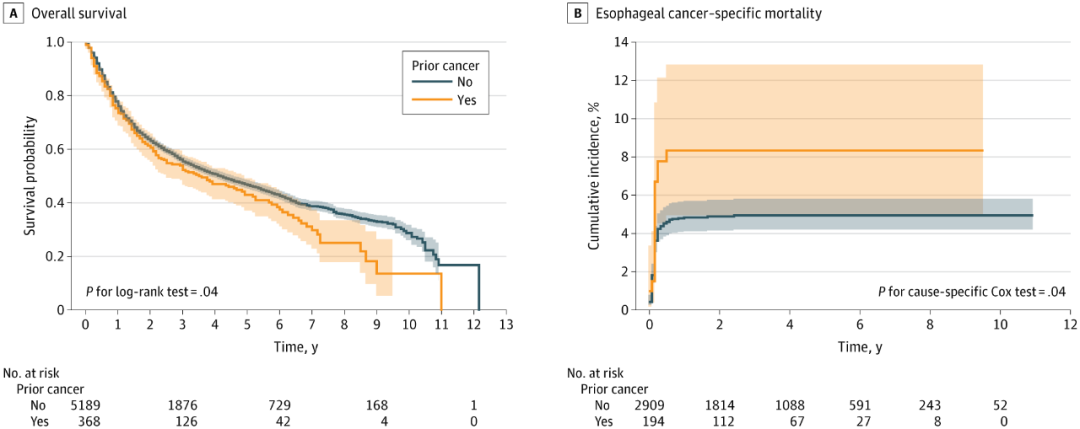
图1. ESCC患者OS及ECSM分析结果
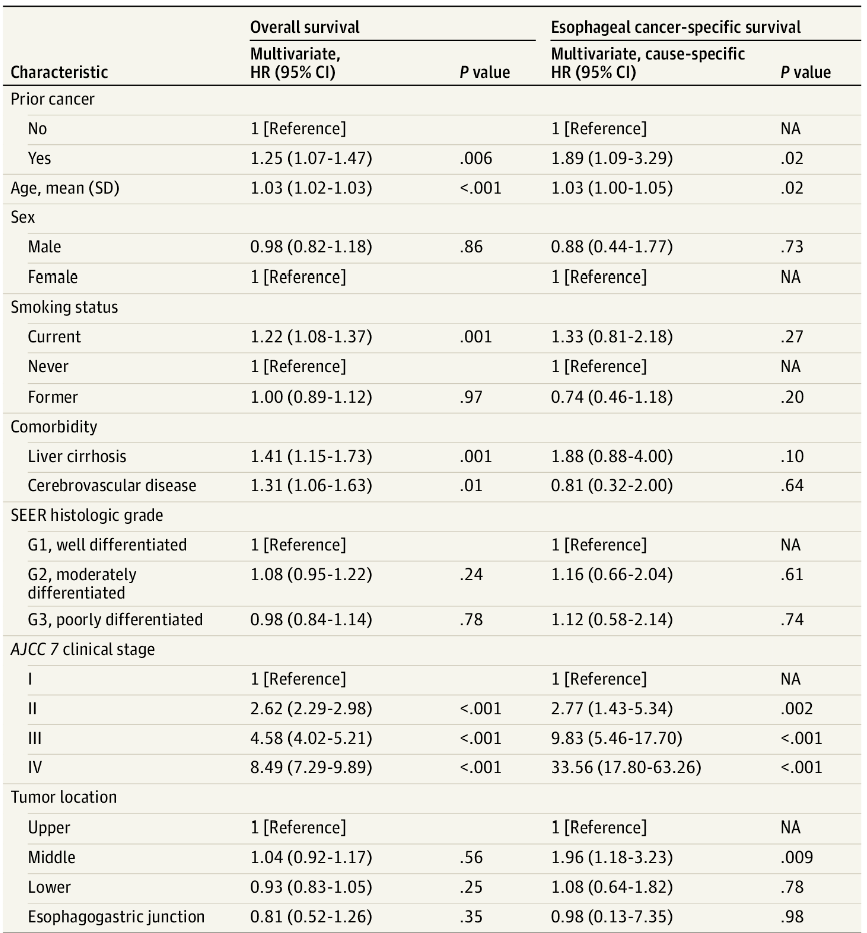
在针对性别、年龄、吸烟状态、肝硬化、脑血管疾病、组织学分级、临床分期和肿瘤位置进行多变量调整的Cox回归模型中,既往癌症病史与更差的OS独立相关(HR=1.25,95%CI:1.07~1.47,P=0.006),与ECSM亦独立相关(CSHR=1.89,95%CI:1.09~3.29,P=0.02)(表1)。倾向评分匹配后分析进一步验证了这一关联的稳健性(N=628):既往癌症与较差的OS(HR=1.30,95%CI:1.04~1.64,P=0.02)和更高的ECSM(CSHR=7.10,95%CI:1.97~25.65,P=0.003)显著相关。
表1. ESCC患者OS及ECSM的多变量协变量调整Cox模型分析
亚组分析:不同既往癌症病史类型的差异化影响
生存结局因既往癌症病史类型不同而呈现显著差异。
既往存在胃癌史的患者年龄更大(平均年龄:69.21岁 vs. 64.57岁)、肝硬化发生率更高(5.9% vs. 2.7%)。该组Ⅰ期患者比例和内镜切除术的比例更高(48.3% vs. 31%;23.7% vs. 4.9%),但总体手术率更低(20.3% vs. 4.9%)。既往胃癌史与较差的ECSM相关(CSHR=2.63,95%CI:1.27~5.44,P=0.009)。
对于既往存在肺癌和头颈部癌史的患者,Ⅳ期疾病比例和同步放化疗的使用率更高(16% vs. 11%;50.0% vs. 24.9%)。这些癌症病史与较差的OS相关(HR=1.63,95%CI:1.24~2.15,P<0.001)。
相比之下,既往有结直肠癌、乳腺癌、前列腺癌及其他癌症病史的患者,其OS或ECSM未观察到显著差异。
潜伏期分析:5年监测窗口或不足
潜伏期分析显示,与无既往癌症病史患者相比,既往癌症确诊≥5年后发生ESCC的患者OS显著更差(经Bonferroni校正的对数秩检验P=0.02),而较短潜伏期组未显示出显著差异(图2)。多变量Cox回归模型进一步证实了这一独立关联(HR=1.27,95%CI:1.03~1.57,P=0.02)。交互作用分析表明,既往癌症类型与潜伏期对OS的影响无显著交互作用(交互作用P=0.31),提示潜伏期的影响在不同癌种间具有一致性。
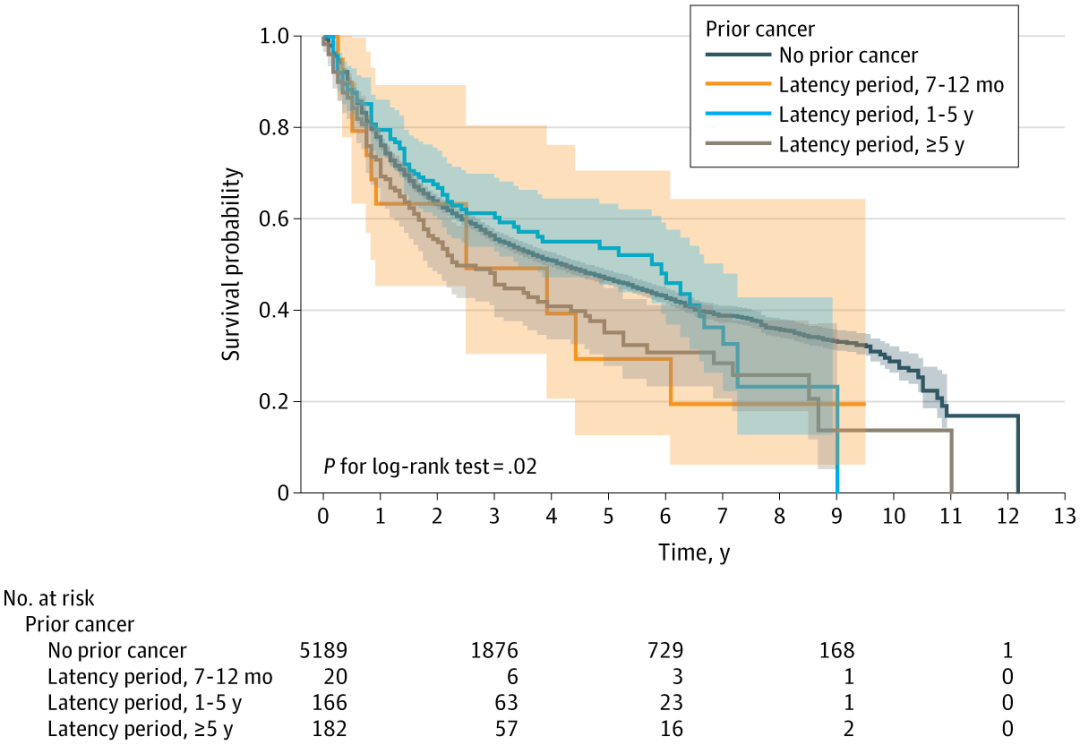
图2. OS中的确诊时间与既往癌症分析
研究结论
在这项韩国全国性队列研究中,癌症病史与ESCC患者预后较差独立相关。尤其值得注意的是,有胃癌、头颈部癌或肺癌病史的患者OS更差。这些发现凸显了既往癌症对预后的重要意义,并提示有必要开展进一步研究以阐明其潜在机制和潜在临床影响。
小结与讨论
在本项大型全国性队列研究中,研究发现癌症病史与ESCC患者预后更差相关。有既往癌症病史的患者,其OS和ECSM均显著更差,且这些研究结果在多变量调整和倾向性评分匹配分析后依然稳健。值得注意的是,预后影响因既往癌症类型而异:胃癌、头颈部癌及肺癌病史与更差的生存结局显著相关;而结直肠癌、乳腺癌及前列腺癌等病史则未显示显著影响。此外,潜伏期分析表明,既往癌症确诊5年以上再发ESCC的患者预后更差,提示常规的监测周期可能不足。
本研究具有重要临床意义。首先,对于胃癌幸存者而言,现行5年内镜监测可能不足,数据显示,第二原发性食管癌的风险可持续长达20年,这凸显了延长监测方案的必要性,尤其是针对老年、男性、吸烟或有晚期胃癌病史的高危人群。其次,对于有头颈部癌或肺癌病史的患者应考虑纳入ESCC系统筛查,采用图像增强内镜等手段以实现早期诊断,从而改善治疗选择与生存结局。在公共卫生层面,随着癌症幸存者群体不断扩大,第二原发癌的防控应成为长期随访管理的重点,未来监测指南应整合基于既往癌症类型与潜伏期的分层策略。
参考文献
Yu S, et al. Prior Cancer and Survival in Patients With Esophageal Squamous Cell Carcinoma. JAMA Netw Open. 2026 Feb 2;9(2):e2560193.- 推荐文章
